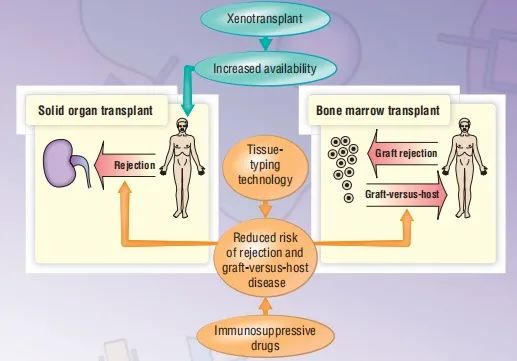
本章主要介绍器官移植的生物学相关知识,以及移植排斥反应为何会使得实体器官移植和干细胞移植(SCT)变得更加困难。本章还介绍了移植物抗宿主病(GVHD)是SCT额外的并发症,以及如何使用组织分型技术和免疫抑制剂来降低这些并发症发生的风险。最后,本章对于将异种移植作为一种有效的替代治疗方法所需要克服的一些问题进行了概述。
本章相关术语
在第 8 章中首次提到以下术语:
• 排斥反应(Rejection):患者在接受移植手术后,机体产生的一系列免疫应答,通常会对移植器官造成一定的损害。
• 自体移植(Autologous transplant):自身组织在体外一段时间后(通常处于冷冻状态)再重新植入该个体体内。
• 同基因移植(Syngeneic transplant):同卵双胞胎之间的移植,这种情况通常不会发生移植排斥反应。
• 异基因移植(Allogeneic transplant):发生在同一物种中具有不同基因的不同成员之间,这种移植往往存在发生排斥反应的风险。
• 尸体移植(Cadaveric transplantation):使用死亡捐赠者的器官。
• 异种移植(Xenogeneic transplant):发生在不同物种之间,排斥风险最高。
实体器官移植
什么情况下可以进行器官移植?
当某些实体器官停止运作时,可能考虑将移植作为一种治疗手段,而移植前必须满足几个条件:
• 必须确保损伤是不可逆的或不适用于替代治疗。
• 疾病不能复发,例如,有抗肾小球基底膜抗体的Goodpasture综合征患者就不能进行肾移植(第29章)。
此外,还必须尽量减少产生排斥反应的可能性:
• 供体和受体的ABO血型必须相容。
• 接受者不得含有抗供体人类白细胞抗原(HLA)的抗体。
• 捐献者与接受者的HLA匹配度应尽可能高。
• 患者必须接受免疫治疗。
实体器官移植面临的主要问题是排斥反应,最常见的实体器官移植类型——肾移植,就是一个例子。如Table 34.1所示,不同的器官移植手术,操作也不同。例如,由于角膜不是血管化的,且很少暴露在接受者的免疫系统中,角膜移植接受者不需要服用免疫抑制药物。肝移植可以在HLA配型不合的供者和受者之间进行,其原因尚不清楚。心脏移植主要用于严重心力衰竭、不接受移植就会死亡的患者,而进行心脏移植的患者往往没有充分的时间等待HLA相合的捐赠者,因此患者在接受心脏移植时,通常会接受免疫抑制药物的治疗。
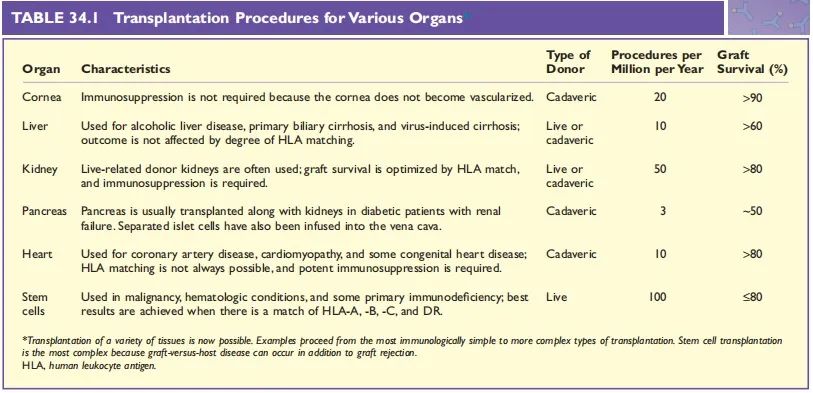
Table 34.1 各种器官的移植过程
排斥反应的机制
超急性排斥反应
超急性排斥反应会在移植后数小时内发生,是由于移植物的ABO血型或HLA-I类抗原与抗体结合而引起的(Fig. 34.1A)。接受者在怀孕、输血或之前的移植过程中接触了同种异体淋巴细胞后,体内可能已经形成了抗HLA-I类抗体。当抗体与抗原结合触发II型超敏反应时,移植物会因血管血栓而受到破坏。通过严谨的ABO和HLA交叉配型可以预防超急性排斥反应,目前,超急性排斥反应已相当少见。
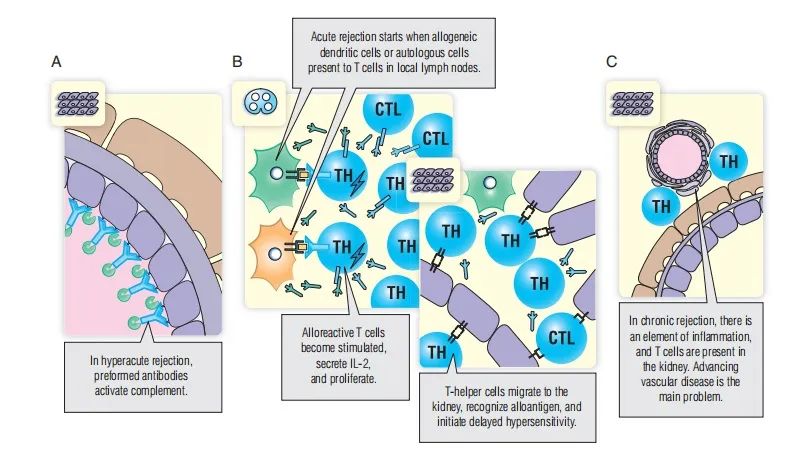


Fig. 34.1 肾移植排斥反应机制。超急性(A)和急性(B)实体器官移植排斥反应涉及不同的机制。慢性排斥反应(C)的机制尚不清楚。CTL:细胞毒T淋巴细胞;IL:白细胞介素;TH:辅助性T细胞。
急性排斥反应
急性排斥反应是由细胞介导的迟发型(IV型)超敏反应,通常发生在移植后几天,甚至几周内,这是因为供者DC必须先在局部淋巴结内引起同种异体反应,以使反应的T细胞增殖并迁移到供者肾脏。
如果供者与受者HLA配型不合,则会发生急性排斥反应。受体T细胞能对受体主要组织相容性复合体(MHC) 呈递的供体多肽或供体MHC分子产生反应(见Fig. 34.1)。虽然可以通过增加供者和受者的HLA匹配度,来降低急性排斥反应发生的可能性,但由于供体肾脏的短缺,导致移植的肾脏还是存在部分不匹配的情况。肾脏的存活也与匹配程度有关,尤其是在HLA-DR位点(Fig. 34.2)。
此外,受体可能会对供体或受体细胞呈递的次要组织相容性抗原(mHA)产生排斥反应(见Box 34.1)。mHA是在供体和受体中具有不同氨基酸序列的蛋白质,它们是由位于HLA之外的基因编码的。用标准的组织分型技术无法检测到较轻微的组织相容性抗原不匹配。就重要性而言,“次要抗原”这一术语可能具有误导性,即便是找到了HLA相合的活体亲属供者,这些“次要抗原”也可能导致多达三分之一的移植物出现排斥反应。
如果捐献的肾脏受损,很可能发生急性排斥反应。例如,如果不立即将肾脏冰冻,它就会因缺氧而受损,缺氧诱导的损伤相关分子模式(DAMPs)通过模式识别分子检测,刺激机体产生危险信号(第十九章)。
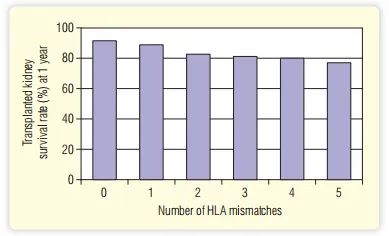
Fig. 34.2 HLA不相合的器官移植后存活率较差。而使用了免疫抑制剂后,即使是不匹配的肾脏,也可以有效预防排斥反应。
慢性排斥反应
慢性排斥反应发生在移植后的数月或数年内。在慢性排斥反应中,同种异体反应通常是由T细胞介导的。在某些情况下,慢性排斥反应可能是由先前存在的自身免疫性疾病的复发引起的。
免疫耐受
免疫耐受指对免疫系统中有识别和攻击能力的分子处于无应答的状态(第18章)。在移植背景下,这意味着患者不会对移植组织上存在的同种异体抗原产生排斥反应,而对病原体的反应则不受影响。然而,目前尚未实现对移植的实体器官的耐受性。
在移植时给予免疫抑制药物可以防止排斥反应,但一旦停止用药,仍会发生排斥反应。免疫抑制药物不能特异性地引发耐受,所以同样会抑制机体对感染性病原体的免疫反应。因此,使用强效免疫抑制药物的主要限制因素是机会性感染。
干细胞移植(SCT)
在一些临床案例中,造血干细胞可再生骨髓和淋巴细胞。在自体SCT中,经过强效化疗后,取出骨髓、冷冻并重新输注回体内。自体移植的免疫风险是最小的,同种异体SCT比大多数实体器官移植的风险性更高。即使在理想的情况下,接受者与捐赠者匹配良好,死亡率也可能高达20%(见Box 34.2),这种风险基本是由GVHD造成的。由于移植风险很高,同种异体SCT仅在没有其他治疗方法的紧急情况下采用,例如:
•在恶性血液病中(如果复发可能性很高,则在初步治疗后进行SCT,前提是已经经过了强效的化疗和放疗。)
•当髓系细胞生成减少或明显异常时,如再生障碍性贫血。
•原发性免疫缺陷,如严重联合免疫缺陷(SCID)
干细胞的来源
干细胞移植成功后,造血干细胞可再生髓系细胞。干细胞有多种来源:
•通常干细胞来源于骨髓。采集干细胞需要在全身麻醉下抽取一定数量的供体骨髓。
•对供体使用集落刺激因子后可获得外周血干细胞,以增加循环干细胞的数量。
•脐带血含有大量干细胞,使用前可以冷冻。脐带血的一个优点是未成熟的淋巴细胞不太可能引起GVHD(稍后会详细讨论)。脐带血能产生足够的干细胞,但只能移植到儿童体内。
预处理
预处理包括大剂量化疗或放疗,这会破坏受体自身的干细胞,并允许供体干细胞植入。除了在骨髓中为供者骨髓细胞植入提供空间外,它还降低了受体免疫系统排斥同种异体(供体)干细胞的风险。
移植物抗宿主病(GVHD)
当供者T细胞对同种异体受体抗原有反应时(如主要或次要组织相容性抗原存在不匹配),就会发生GVHD。所有接受SCT的患者都会被给予免疫抑制药物来预防GVHD,即使供者和接受者的人类白细胞抗原完全相同。GVHD通常发生在SCT后的4周内,发作时皮肤、肠道、肝脏和肺部广泛受累;严重时,GVHD的死亡率达70%。慢性GVHD发生较晚,会影响皮肤和肝脏。
从干细胞来源中移除成熟的T细胞可以降低GVHD的风险。然而,T细胞耗尽会增加移植排斥反应的风险,供体T细胞也能够对抗受体肿瘤细胞,特别是存在一定程度的HLA不匹配现象以及轻度GVHD发生时。在干细胞来源的T细胞耗尽后,这种有益的抗白血病作用就消失了(Fig. 34.3)。
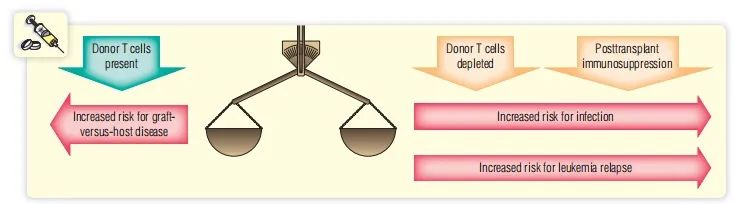
Fig. 34.3 T细胞耗竭对干细胞移植有复杂的影响
组织分型技术
在大多数同种异体移植之前,最好确保供体和受体具有尽可能相近的HLA等位基因。同样重要的是,要确保供者没有针对受体细胞的抗体,这些抗体是通过交叉配型进行检测的。总的来说,在同种异体移植前进行的这些测试被称为组织分型,用于识别并发症风险最低的供体-受体对。
人类白细胞抗原分型
对正在考虑接受移植的患者进行组织分型,能够确定HLA等位基因。在几百万年的时间里,人类进化出了500多种不同的HLA等位基因,需要分子生物学技术来精确定义每个个体的HLA类型(Fig. 34.4A)。如果患者有合适的兄弟姐妹,可以在家庭内寻找在世的亲属捐赠者。然而,任何一个兄弟姐妹都只有四分之一的机会是HLA完全匹配的。如果找到了合适的亲属,那么他或她可以充当捐赠者。否则,需要实体器官移植(如肾脏)的患者需要在等待名单登记处登记(见Fig. 34.4B),当有合适的器官可用时,供体进行 HLA 分型,并在组织分型登记处搜索合适的受体(见Fig. 34.4C)。即使现在器官登记扩展到许多州或国家,也有可能需要等待数月才能获得匹配良好的器官。
登记处也用于需要SCT的患者。在这种情况下,登记处由同意成为潜在捐赠者并已进行HLA分型的志愿者组成。然而,即使登记处包括数百万捐赠者,接受者也有可能找不到HLA相合的捐赠者。
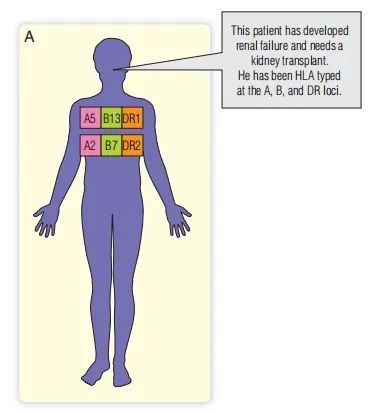
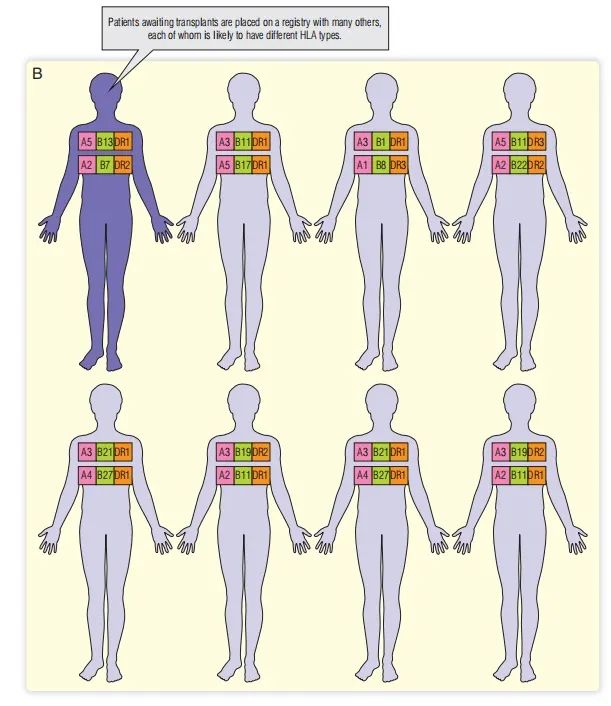
Fig. 34.4 需要肾移植的患者的HLA型(A),然后登记在登记处(B)
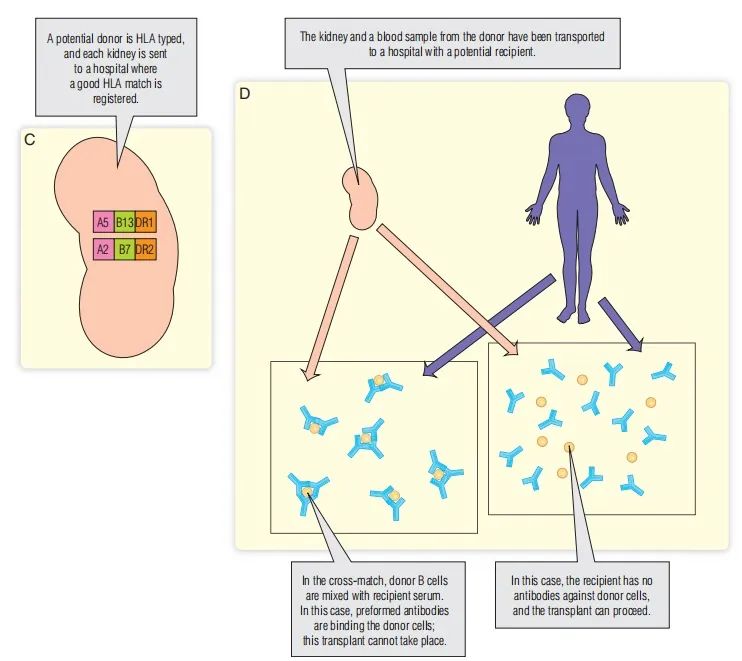
Fig. 34.4,续 捐赠者是人类白细胞抗原(C)型。D.来自捐献者血液的B细胞(因为它们表达HLA I类和II类)与受体血清混合。
人类白细胞抗原交叉配型
交叉配型是为了排除针对供体HLA而导致超急性排斥反应的抗体(见Fig. 34.4D)。如上所述,这些抗体可能是在怀孕、输血或之前的移植手术中暴露于同种异体HLA而产生的。在交叉配型中,供体B细胞与受体血清共同孵育。选择供者B细胞用于交叉配型,是因为它们表达HLA I和II类分子。
免疫抑制药
需要免疫抑制药物来预防和治疗移植物排斥反应和GVHD。这些药物往往会在合理的治疗方案中联合使用。例如,在肾移植中,可以从移植时开始使用皮质类固醇、环孢素和霉酚酸酯等联合疗法。应根据排斥反应的风险的高低而决定使用不同药物和使用时间。如果已知HLA配型不完全,可能需要使用更长时间更有效药物的组合。如果发生排斥反应,可能需要给出更强的药物。由于免疫抑制,使用这些药物都有增加机体感染的风险。此外,如第35章所述,免疫抑制药物会增加患有某些肿瘤的风险。
这些药物中有许多也用于自身免疫性疾病的治疗,熟悉它们的作用机制是很重要的(Fig. 34.5)。
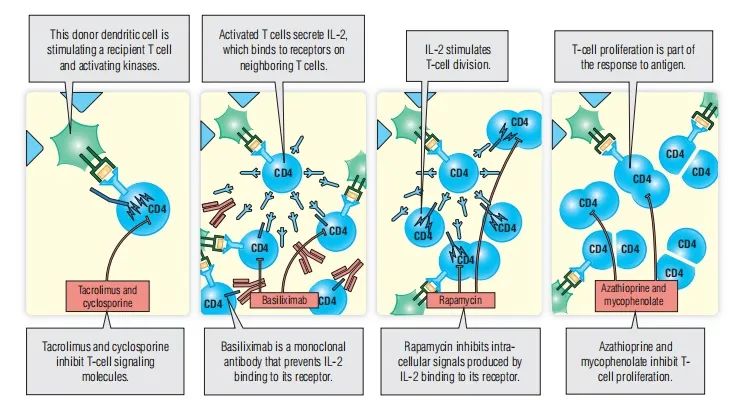
Fig. 34.5 主要免疫抑制剂(皮质类固醇除外)。
皮质类固醇
皮质类固醇可抑制100多种蛋白质的合成,但在低剂量时,它们主要作用于抗原提呈细胞,防止在某些早期阶段发生移植排斥反应。较高剂量的皮质类固醇对T细胞有直接作用,可用于治疗排斥反应(第31章)。
T细胞信号传导阻断
环孢素和他克莫司在Box 11.3中进行过介绍。它们通过与细胞内T细胞信号级联中的蛋白质相互作用来发挥作用。第一个被发现的此类药物是环孢素,环孢素能极大改善不同类型的移植效果。
IL-2阻断
抗IL-2受体的单克隆抗体(如巴利昔单抗和达利珠单抗), 完全阻断了所有淋巴细胞最重要的生长因子,并具有强大的免疫抑制作用。它们非常有效,只被用来治疗急性移植物排斥反应。雷帕霉素是一种口服药物,可以与IL-2受体下游的信号相互作用。与单克隆抗体相比,雷帕霉素的效力更弱,更容易服用,因此被用来预防移植物排斥反应。
抗恶性细胞增生
抗增殖药物硫唑嘌呤、霉酚酸酯和甲氨蝶呤可抑制DNA的产生。这些药物可以防止淋巴细胞增殖(不针对T细胞),可能会引起骨髓毒性。
异种器官移植
免疫抑制药物显著改善了移植的效果。然而,实体器官移植的等待名单每10年翻一番,而移植的数量却保持不变。这是因为可供使用的人体器官太少,无法满足患者的需要。目前,美国每天有10名患者在等待接受救命的重要器官移植的过程中死亡。因此,来自其他物种的异种移植将来可能成为一种选择。但在提供可靠的器官来源之前,需要克服几个问题:
•灵长类动物糖侧链的组装和其他物种的不同。半乳糖-α1,3-半乳糖 (gal-α1,3-gal) 是一种存在于大多数非灵长类动物细胞中的糖。免疫系统可以识别 gal-α1,3-gal,例如,所有人类在接触肠道细菌后都会产生针对它的抗体。类似的天然抗体在第28章中也提到过。抗Gal-α1,3-Gal抗体与异种移植器官结合,激活补体,引发超急性排斥反应。
•其他物种的补体抑制剂不会抑制人类补体。由于这种分子不相容性,异种移植器官会激活补体(第20章)。
正在研发中的转基因猪的Gal-α1,3-Gal表达降低,可以防止天然抗体结合,并与人补体抑制剂一起使用来避免分子不相容。之所以使用猪,是因为它们的器官大小与人类相似,并且容易圈养。然而,仍然还存在两个相当大的理论问题:
1.猪蛋白引起的T细胞反应可能会导致急性排斥反应的发生。
2.即使是在无微生物条件下饲养的猪也会感染内源性逆转录病毒,它们可以在移植后感染人类。猪病毒更容易感染服用免疫抑制剂的接受者。
BOX 34.1 急性移植排斥反应
女性,43岁,患有多囊肾病(一种退行性疾病,通常会导致不可逆转的肾衰竭)。三年前,肾衰竭加重,患者每周三次血液透析,转诊到肾移植组,作为移植候选者进行HLA分型,虽然她的 HLA 等位基因较常见,但仍可能要等很长时间才能获得可移植肾脏。这是因为大多数肾脏移植计划的目标是尽可能地匹配捐赠者和接受者,而在5000名无关的个人中,只有大约1人拥有相同的HLA类型。
亲属捐赠者在肾移植中很重要,前提是他们没有受到同样的遗传病的影响。该患者有三个兄弟,他们都没有受到多囊肾病的影响。由于需要漫长的等待,患者的兄弟们决定接受组织分型,其中一人经检测与患者的HLA和血型完全匹配。在交叉匹配过程中,病人的血清与她哥哥的淋巴细胞没有反应,移植后未发现超急性排斥反应。
在目前的技术下,匹配次要组织相容性抗原是不可能的,这可能会引发移植排斥反应,即使是在活体亲属捐赠者的HLA匹配的器官中也是如此。为此,该患者接受了环孢素、霉酚酸酯和皮质类固醇预防移植后排斥反应。
移植似乎进展顺利,但在第8天时病人开始感到不适和发烧。在触诊中移植的肾脏肿胀,血液检查显示她的肾功能恶化。
肾活检显示为轻微抗原不匹配引起的急性排斥反应(Fig. 34.6)。使用了大剂量皮质类固醇治疗无效,随后接受了5天的IL-2受体单克隆抗体治疗,在此期间肾功能得到改善,没有进一步的排斥反应。
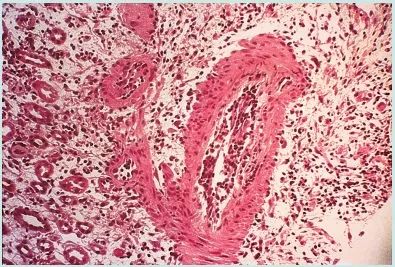
Fig. 34.6 肾移植活检显示移植物内淋巴细胞浸润,符合急性排斥反应。
BOX 34.2 干细胞移植后的感染
36岁,淋巴瘤女性患者,化疗存在复发风险率很高。兄弟姐妹和她都不是同一种HLA。在对登记表进行广泛搜索后,找到了合适的捐赠者。虽然供者的HLA与她相合,但由于微小的抗原不相容,依然存在GVHD的风险,在接受干细胞移植后使用环孢素预防了6周。幸运的是,她的淋巴瘤没有复发,也没有发展成GVHD。然而,发生了一系列的感染。
预处理、GVHD预防和干细胞移植本身会导致严重的免疫抑制,所以这些患者死亡的最常见原因是由于免疫缺陷而导致的感染。Fig. 34.7显示了免疫重建是如何发生的,以及特定感染是如何发生的。
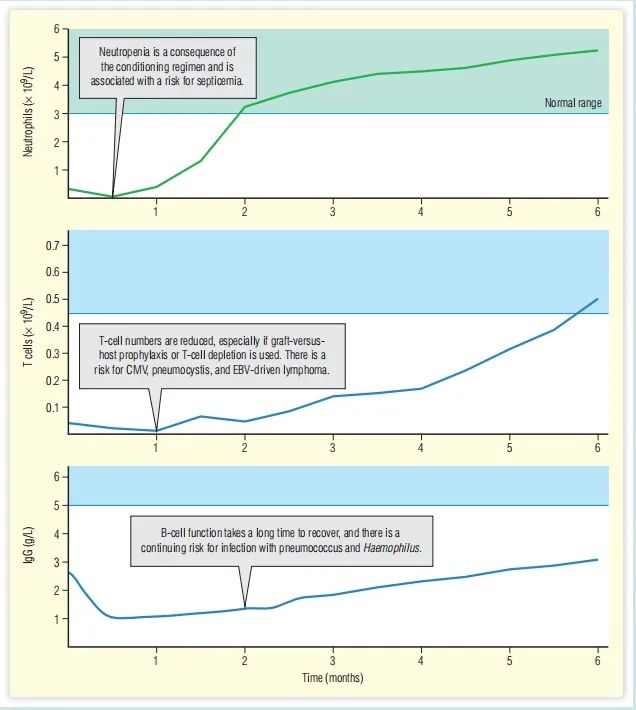
Fig. 34.7 骨髓移植后感染的风险。CMV,巨细胞病毒;EBV,爱泼斯坦-巴尔病毒。
本文由Oncolab实验室微信公众号翻译整理自Immunology for Medical Students,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
Peptide-Based Therapeutic Cancer Vaccines
▉ 强烈推荐
▉ OncoLab实验室网站
本公众号上的往期文章同步发布至对应网站OncoLab实验室。
网站自带检索功能,可以根据关键词进行检索,并且可以根据日期及内容分类进行查看 ,大家可以收藏方便在电脑上查看。
网址是:oncolab.cn
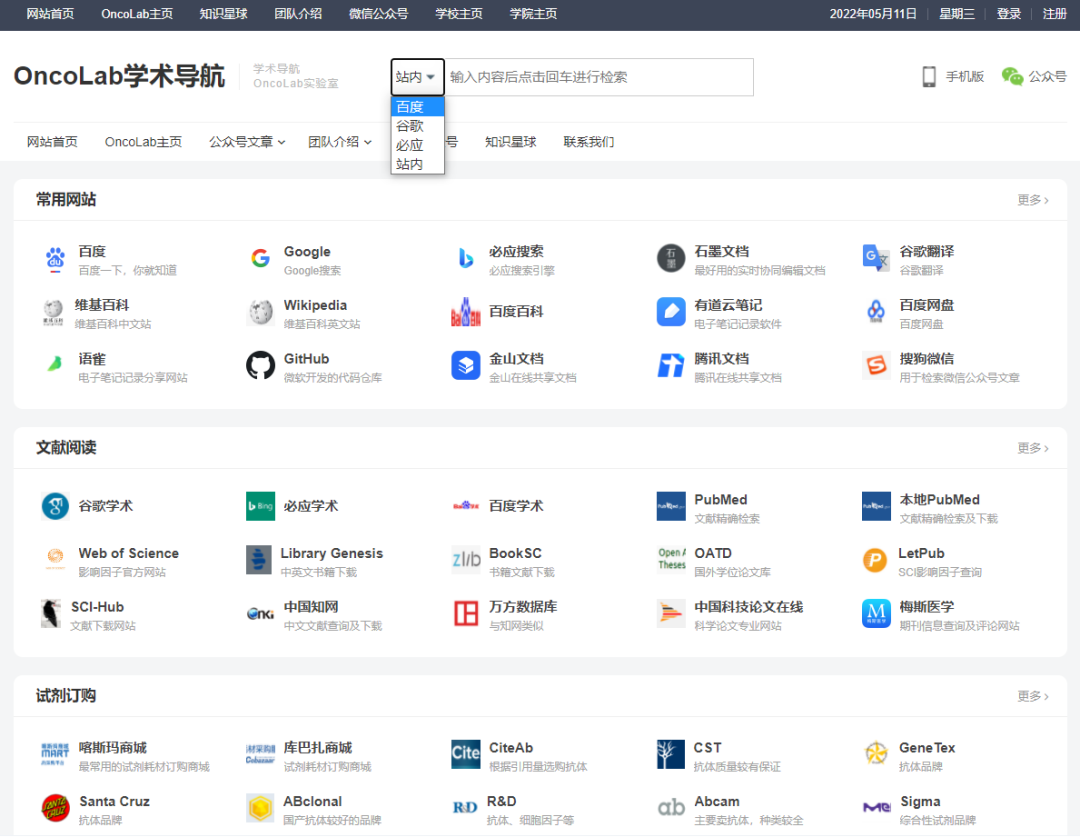
▉ OncoLab学术导航
此外,梳理了一下这几年攒的收藏夹,做了一个导航网页,包含常用网站、文献阅读、试剂订购、基金相关、实用工具、常用数据库等分类内容,并且整合了百度、谷歌、必应三大搜索引擎到检索工具中,欢迎收藏或设置为主页使用~
网址是:dh.oncolab.cn
▉ OncoLab知识星球
OncoLab学术星球现已开通,在学习本公众号内容的过程中如果有什么需要讨论交流的地方可以在星球发表留言,也可以分享一下自己的学习心得体会,其他小伙伴看到了可以积极留言回复,我也会积极参与其中,并时常放一些学习资料在上面,希望大家能够在积极交流互帮互助中共同进步~
该星球用于OncoLab公众号读者交流学习使用,永久免费。

关注本号~

加入读者交流群~
(添加请备注单位姓名)

加入知识星球~
用于OncoLab读者交流互助永久免费
本篇文章来源于微信公众号: OncoLab
 微信扫一扫打赏
微信扫一扫打赏
 支付宝扫一扫打赏
支付宝扫一扫打赏