29.5 针对Treg的抗血管生成疗法
血管内皮生长因子-A(VEGF-A)在肿瘤诱导的免疫抑制中扮演关键角色,尤其是在Treg的积聚方面。在肿瘤携带宿主中,VEGF-A不仅可以阻断树突状细胞(DC)的成熟,还可以增加髓系抑制细胞(MDSC)的比例。这两种细胞类型都可能参与Treg的增殖或是传统T细胞(Tconv)向Treg的转化。值得注意的是,肿瘤携带的小鼠及人类肿瘤的DC细胞表面有VEGF-A受体的表达,说明VEGF-A对DC具有直接影响。实际上,来自肿瘤的VEGF-A在荷瘤小鼠和转移性癌症患者体内可以直接诱导Treg的增殖。
当前,针对VEGF-A/VEGF-R2通路的抗血管生成疗法已被广泛应用于多种癌症的治疗,包括转移性结直肠癌、转移性肾细胞癌、晚期非小细胞肺癌和卵巢癌。例如,舒尼替尼,一种针对VEGF受体、PDGFR、c-kit和Flt3的酪氨酸激酶抑制剂,已被证实能够减少转移性肾细胞癌患者中Treg的比例。在肾细胞癌和肝细胞癌患者中,另一种多靶点酪氨酸激酶抑制剂,索拉非尼(靶向VEGF受体、PDGFR、c-kit、Raf激酶、RET),也已经证明能对Treg产生不利影响。
贝伐单抗是一种人源化的抗血管内皮生长因子-A(VEGF-A)单克隆抗体,已被证实能够在荷瘤小鼠和转移性结直肠癌患者中减少Tregs的比例和数量。通过阻断VEGF-A/VEGF-R2通路,不仅可以恢复正常的Treg比例,还能调节肿瘤诱导的其他免疫逃逸机制,如髓系抑制细胞(MDSC)的诱导和CD8+ T细胞上抑制性检查点的表达。
基于这些发现,我们在结直肠癌的小鼠模型中证实了VEGF-A抗体能与免疫治疗(尤其是检查点抑制剂)产生协同效应。目前,这种抗血管生成疗法与免疫治疗的组合策略正在不同类型的癌症中进行评估,包括转移性黑色素瘤(NCT02400385)、肾细胞癌(NCT02348008)和非小细胞肺癌(NCT02039674)。这些研究旨在深入探索抗血管生成分子与免疫疗法相结合的治疗潜力,以期提高治疗效果并改善患者的预后。
29.6 免疫检查点阻断疗法(抗CTLA-4抗体)
CTLA-4是一种共抑制受体,主要表达在激活的细胞毒性T淋巴细胞上,通过抑制免疫反应、减少IL-2的产生和影响细胞周期来发挥作用。这种负反馈机制在多种小鼠模型中阻止了淋巴增殖和自身免疫反应的发生。
在癌症治疗中,CTLA-4在效应T细胞上的表达可能导致对恶性细胞的反应低下或无效。基于CTLA-4的这一特性,开发了多种抗CTLA-4抗体,如ipilimumab(IgG1)和tremelimumab(IgG2),这两种都是完整的人源化单克隆抗体。Ipilimumab于2011年获得FDA批准,成为晚期黑色素瘤患者的一线治疗选项。Tremelimumab于2015年被FDA批准用于治疗恶性间皮瘤患者。
然而,CTLA-4也在Treg细胞上组成性表达,并在其调节功能中发挥重要作用。针对这一点,科研界进行了多项临床前和临床研究,以探究抗CTLA-4疗法对Tregs的潜在影响。
Kavanagh及其同事研究了不同剂量的ipilimumab对转移性前列腺癌患者的影响。他们观察到,无论是低剂量1.5 mg/kg还是更高剂量,都会诱导外周血中CD4+FoxP3+功能性Tregs的剂量依赖性增加。其他研究也发现了类似结果,表明抗CTLA-4疗法能够诱导外周Treg的增殖。然而,外周血中的免疫状况并不一定能准确反映肿瘤微环境(TME)中的实际情况。
两项临床前研究表明,抗CTLA-4单抗能够诱导肿瘤微环境(TME)中与肿瘤消退相关的TI Tregs的减少。这种由CTLA-4介导的Treg耗竭依赖于TME中抗CTLA-4亚型和表达Fcγ受体(FcγR)的细胞的存在。在人类研究中,观察到了类似的现象,例如,ipilimumab通过自然杀伤(NK)细胞介导的抗体依赖性细胞介导的细胞毒性(ADCC)作用,从头颈部鳞状细胞癌患者中耗竭CTLA-4+ TI Tregs(Fig 29.3a)。在黑色素瘤患者中,ipilimumab也通过携带FcγRIII的非经典单核细胞来诱导ADCC。
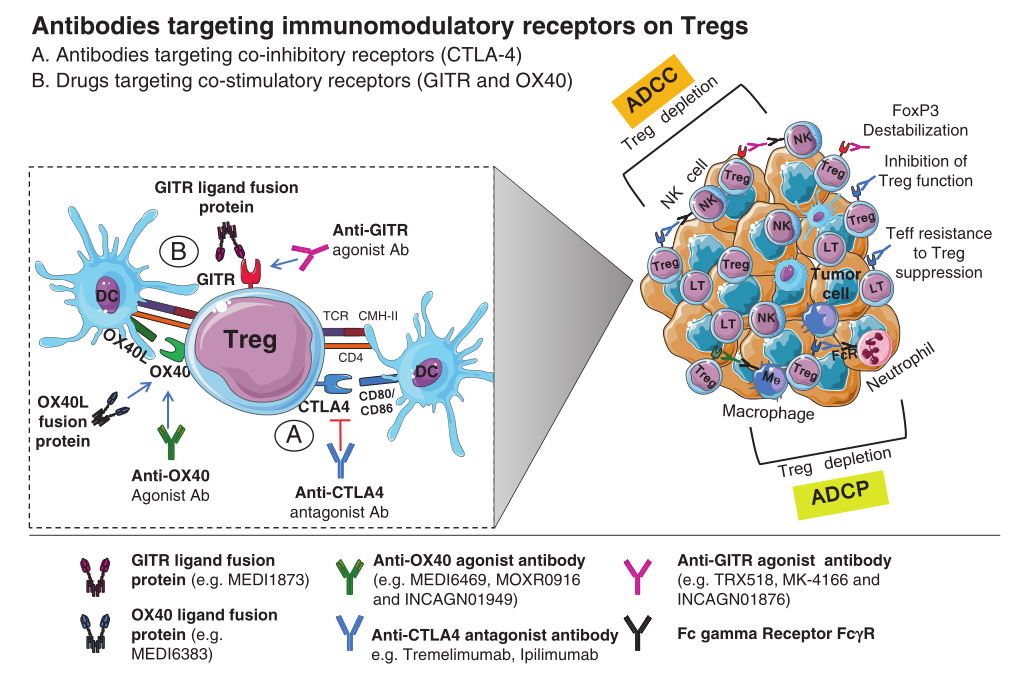
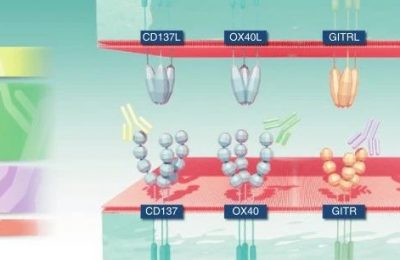
Fig 29.3 针对Tregs上免疫调节受体的抗体治疗策略。(A) 抗CTLA-4单克隆抗体能够诱导与肿瘤消退相关的TI Tregs数量减少。IgG1型抗体ipilimumab与CTLA-4结合后,可通过抗体依赖性细胞介导的细胞毒性(ADCC)机制介导CTLA-4+ Tregs的耗尽。相较之下,IgG2型单克隆抗体通过阻断CTLA-4,减少了Treg的抑制功能,并促进效应T细胞对Treg抑制的抵抗。(B) Tregs表面表达的共刺激受体,如GITR和OX40,可以被激动型抗体或相应的配体融合蛋白结合。这些融合蛋白带有IgG1 Fc部分,能与激活的Fcγ受体(存在于NK细胞、中性粒细胞和巨噬细胞上)结合,从而通过ADCC或抗体依赖性细胞吞噬(ADCP)机制导致Treg的耗尽。此外,抗GITR抗体还可能通过破坏FoxP3的稳定性,导致Treg的功能稳定性丧失。
雷米单抗(tremelimumab)作为一种IgG2单抗,不太可能通过ADCC机制导致TI Treg的耗竭。在I期和II期研究中,雷米单抗在转移性黑色素瘤患者中展示了一些有效的临床结果。然而,在第三阶段的研究(NCT00257205)中,雷米单抗在作为转移性黑色素瘤患者的一线治疗方案时,与传统化疗相比,并未显示出统计上的显著生存优势。
另一方面,Ménard等人的研究发现,在晚期黑色素瘤患者中,雷米单抗能够恢复效应记忆T细胞的增殖,这表明该患者群体对Treg的免疫抑制功能产生了一定的抵抗(Fig 29.3a)。
总之,尽管CTLA-4单抗在临床试验中已显示出一定的疗效,对它们对Treg细胞群体的具体影响尚不充分了解。更深入地探索它们的作用机制将对开发更有效的治疗方法大有裨益。
29.7 刺激性抗体对Treg免疫抑制活性的影响
作为提高抗肿瘤免疫反应的替代策略之一,研究者们已开始探索靶向参与Treg调节的共刺激分子。本节将重点介绍两个主要的肿瘤坏死因子(TNF)受体超家族成员:GITR和OX40。
29.7.1 激动性抗GITR抗体
GITR是一种细胞表面的共刺激受体,它在Tregs上高度表达,在未成熟的幼稚T细胞和记忆T细胞上的表达较低。然而,传统的CD4+ 和CD8+ T细胞在激活后会暂时增强GITR的表达,通常在1-3天后表达水平下降。因此,GITR信号的作用依赖于细胞类型和激活状态。
在通过T细胞受体(TCR)刺激激活时,GITR对Tregs和常规CD4+、CD8+ T细胞的影响相反。通过应用激动性抗GITR抗体(如DTA1)、重组GITR配体(GITRL)或GITRL转染体(Fig 29.3B),可以解除Treg对效应T细胞的抑制,同时促进CD8+ T细胞的扩增和细胞因子的产生。这种效应在体外实验及体内的小鼠肿瘤模型中均得到证实。在这些临床前研究中,刺激GITR已被报道能提高效应T细胞与Treg的比例,从而在荷瘤小鼠中产生有利的抗肿瘤效果。
此外,Coe等研究者在小鼠模型中发现,由DTA-1介导的Treg减少在肿瘤微环境中比在肿瘤引流的淋巴结中更为显著,因为肿瘤微环境中的TI Tregs相较于循环Tregs具有更高的GITR表达水平。这表明GITR可作为一个靶点,用于选择性地耗尽或抑制表达高水平GITR的CD4+FoxP3+ Tregs,同时不干扰全身的自我耐受维持。
GITR靶向剂的体内活性相当复杂,其作用可能依赖于多种已提出的机制(Fig 29.3B),包括:(1)通过Fcγ受体介导的Treg耗尽,(2)通过Fas-FasL信号激活诱导的细胞凋亡,(3)抑制Treg功能并诱导效应T细胞对Treg抑制的抵抗,以及(4)通过破坏FoxP3的稳定性导致Treg稳定性丧失。
最近,医学免疫领域的公司开发了一种新型的六聚体GITRL,名为MEDI1873,它是基于含有人IgG1 Fc结构域的融合蛋白设计的。在体外实验及CT26肿瘤模型(小鼠结直肠癌模型)中的评估表明,MEDI1873通过与Fcγ受体的结合增强了Tregs的耗尽,这种作用可能是通过Fc介导的效应功能实现的。MEDI1873目前正在实体瘤患者中进行第I期临床试验(NCT02583165)的评估。
根据临床前的研究结果,包括传统的GITR靶向抗体和GITRL蛋白融合体在内的一些药物已经进入或即将进入临床试验阶段,预计不久将启动这些试验。这些研究有望为癌症治疗提供新的免疫治疗策略(Table 29.4)。
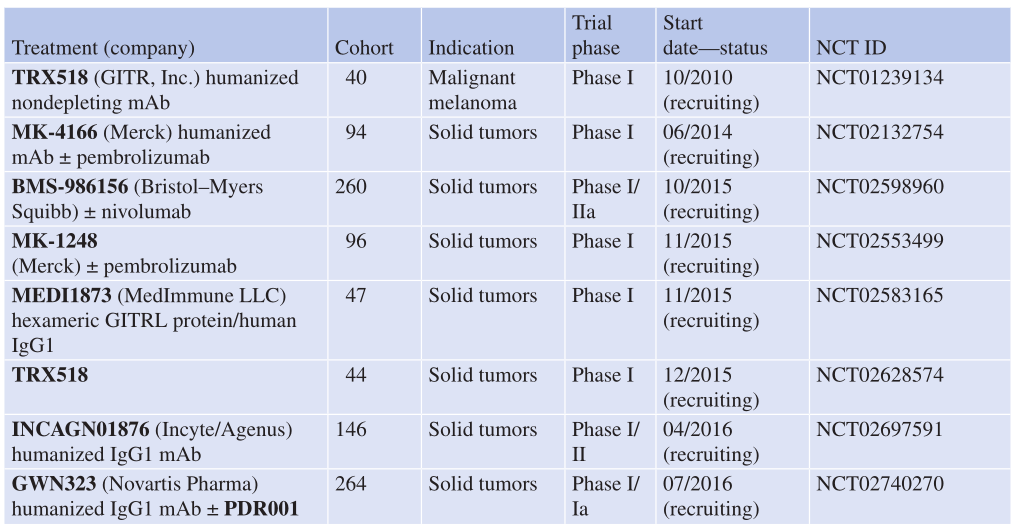
Table 29.4 GITR-正在进行的试验中的靶向药物
29.7.2 OX40/OX40L激动剂
OX40(CD134)及其配体OX40L(CD252)是肿瘤坏死因子受体/肿瘤坏死因子(TNFR/TNF)超家族的成员,向包括记忆性CD8+淋巴细胞、CD4+辅助T细胞亚群(如Th1、Th2和Th17)以及CD4+ Foxp3+ Tregs提供共刺激信号。OX40L主要在活化的抗原提呈细胞(APC),尤其是树突状细胞(DC)上表达。
有趣的是,在小鼠或人类肿瘤活检组织中分离的肿瘤浸润性淋巴细胞(TIL)表达的OX40水平高于外周T细胞,这有助于T细胞的激活、增殖和存活。
目前对于OX40在调节Treg功能方面的机制了解仍较为有限。多数小鼠和人类的研究显示,与激动剂OX40抗体的结合可以改变Tregs的分化和抑制活性,同时也可能通过增强效应T细胞对Treg抑制的抵抗来间接发挥作用。
最近的一项小鼠研究报告称,针对OX40的激动剂抗体能够选择性地耗尽表达OX40的TI树突状细胞。这种耗尽似乎是通过抗体依赖性细胞介导的细胞毒性(ADCC)实现的,依赖于髓系细胞和自然杀伤(NK)细胞表达的Fcγ受体的激活。
综上所述,针对OX40/OX40L轴的靶向治疗为抗癌免疫治疗提供了一种有前景的策略。
在多个临床前小鼠肿瘤模型中,包括抗OX40单抗和OX40L-Fc融合蛋白(Fig 29.3B)在内的OX40/OX40L靶向制剂作为单独疗法应用时,已经显示出在增强保护性抗肿瘤免疫和改善无瘤生存率方面具有希望的结果。
此外,多项小鼠研究表明,当抗OX40药物与其他免疫调节抗体(例如免疫检查点抑制剂)或治疗性癌症疫苗联合使用时,可以进一步提升抗肿瘤效果。
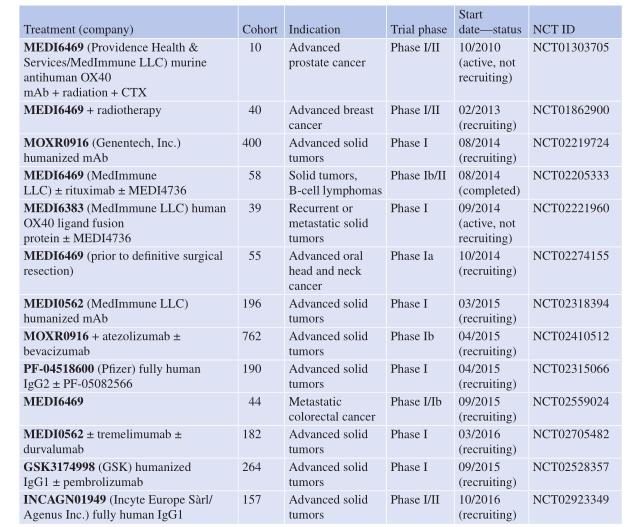
Table 29.5 OX40-正在进行的临床试验中的调节剂
目前,至少有六种抗OX40激动剂单抗和一种OX40L-Fc融合蛋白正在由多家公司开发,并正在进行早期临床试验,以评估其在治疗晚期实体恶性肿瘤中的潜在效果。这些试验的进展将为未来的癌症治疗提供重要的临床数据(Table 29.5)。
9B12是一种激动性小鼠抗人OX40单抗,也是2003年首次进入临床的抗体之一。该抗体已在常规治疗无效的晚期实体癌(包括黑色素瘤、肾癌、尿道癌、前列腺癌和胆管癌)患者中进行了I期试验(NCT01644968)。抗OX40单抗的耐受性良好,Curti报道称,在30名患者中,有12名患者在仅一个治疗周期后至少有一个转移病灶出现消退。此外,研究还发现肿瘤内(TI)Tregs表达的OX40比例高达50%,这支持了小鼠研究中观察到的抗OX40抗体可能调节肿瘤中Treg功能的假设。然而,研究中并未报告肿瘤内Tregs数量的减少。
目前,包括MEDI6469(鼠抗人OX40 mAb),MEDI0562(通过人源化MEDI6469开发的),MOXR0916和GSK3174998(两种人源化IgG1型激动性抗OX40 mAb),PF-04518600(全人免疫球蛋白G2激动性抗OX40 mAb)以及INCAGN01949(全人IgG1激动性抗OX40 mAb)在内的几种抗OX40单抗正处于不同阶段的临床试验中(Table 29.5)。这些抗体正在针对包括晚期或转移性前列腺癌、乳腺癌、结直肠癌、头颈部鳞状细胞癌(HNSCC)和侵袭性B细胞淋巴瘤等多种癌症类型进行测试。这些不同的抗OX40单抗正作为单一疗法或与其他疗法联合使用进行评估,包括与放射治疗、环磷酰胺、利妥昔单抗(抗CD20)、MEDI4736/阿替唑单抗/度伐单抗(抗PD-L1)、培布罗利单抗(抗PD-1)、特雷米单抗(抗CTLA-4)、PF-05082566(4-1BB激动剂)和贝伐单抗(抗血管内皮生长因子)等的联合治疗(Table 29.5)。
最近,在2014年,MedImmune LLC开发的一种人OX40配体融合蛋白MEDI6383也正在对复发或转移的实体肿瘤进行测试,既可单独使用,也可与度伐单抗(抗PD-L1)联合使用。
29.8 CD39-CD73-A2aR通路阻断:针对Treg的靶向治疗策略
在组织损伤或细胞应激状态下,ATP及其代谢产物(ADP、AMP和腺苷)会被释放到细胞外间隙中,这些分子在维持免疫稳态中起着关键作用。然而,肿瘤细胞可以操纵这些分子,通过生理反馈机制的负调控来逃避免疫监视,从而抑制抗肿瘤T细胞反应。
胞外核苷酸酶CD39和CD73分别将细胞外的ATP分解为AMP,及AMP进一步分解为腺苷,这两种酶在小鼠和人类的Tregs上高表达(Fig 29.4)。此外,包括Tregs在内的T淋巴细胞上主要表达高亲和力的腺苷2a受体(A2aR)和低亲和力的腺苷2b受体(A2bR)。A2a和A2b受体的激活会导致显著的免疫抑制效果。
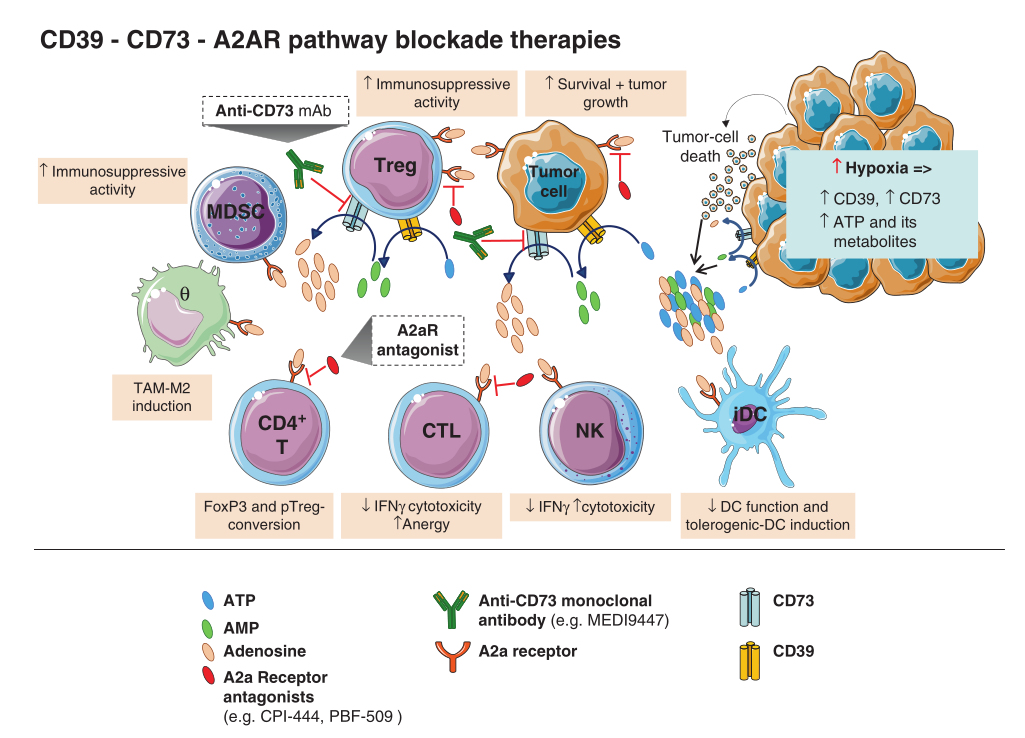
Fig 29.4 CD39-CD73-A2aR通路阻断:针对Tregs的靶向治疗策略。肿瘤细胞通过免疫原性死亡将ATP及其代谢产物(ADP、AMP和腺苷)释放到肿瘤微环境(TME)中。作为缺氧反应的一部分,将ATP转化为腺苷的胞外核苷酸酶(ECN,包括CD73和CD39)以及腺苷受体在肿瘤和免疫细胞上过度表达。腺苷与其受体结合,介导了多种免疫反应的抑制,包括Th1、CD4+和细胞毒性T淋巴细胞(CTL)的活动抑制,以及促进免疫抑制细胞(如Tregs和粒细胞型髓系抑制细胞MDSCs)的增殖和树突状细胞及M2型巨噬细胞的耐受性诱导。腺苷在促进肿瘤细胞的生长和存活中也扮演着关键角色。目前,针对腺苷-CD73-CD39途径的A2aR拮抗剂和单克隆抗体正在临床试验中进行测试,以克服腺苷介导的免疫抑制,增强抗肿瘤免疫反应。
A2aR在Tregs上的活化不仅增强了它们的CTLA-4和PD-1表达(在体外研究中观察到),还促进了它们从幼稚T细胞到具有高免疫抑制活性的Tregs的分化。
在多种癌症中,由于缺氧诱导的胞外核苷酸酶CD73和CD39的过度表达,腺苷在肿瘤部位的大量释放进一步加剧了其促肿瘤作用(Fig 29.4)。腺苷的这一作用通过以下机制实现:(1)通过A2aR抑制抗肿瘤的Th1 CD4+和细胞毒性CD8+ T细胞,(2)促进免疫抑制细胞(如Tregs和粒细胞型髓系抑制细胞MDSCs)的增殖,以及(3)诱导树突状细胞和2型巨噬细胞的耐受性(Fig 29.4)。
在癌症微环境中的这些发现促使研究人员在小鼠模型和人类患者中探索靶向CD73-CD39途径以克服腺苷介导的免疫抑制的潜力。
最近,两种口服的腺苷A2a受体拮抗剂(Fig 29.4)已进入临床阶段,用于癌症治疗:第一种是CPI-444(由Corvus Pharmaceuticals和Genentech开发),它正在不同的实体肿瘤中进行单独测试或与抗PD-L1单抗联合测试(NCT02655822);第二种是PBF-509(由诺华和Palobiofarma开发),正在作为单一疗法或与抗PD-1单抗联合用于治疗晚期非小细胞肺癌患者(NCT02403193)。
此外,2016年7月,MedImmune LLC启动了一项针对CD73的人源化IgG1单抗MEDI9447的人类首次I期试验,旨在评估其安全性和抗肿瘤活性(Fig 29.4),以及其与MEDI4736(抗PD-L1抗体)联合应用于晚期实体肿瘤患者的安全性和疗效(NCT02503774)。
截至目前,尚未有关于针对CD39的靶向抗体进入临床的报道。这些进展标志着在癌症治疗中,通过破坏肿瘤微环境中的免疫抑制通路,寻求新的治疗方法的努力正在持续进行。
结论
肿瘤内Tregs的免疫抑制活性是有效抗肿瘤免疫反应的主要障碍,这强调了将它们作为免疫治疗靶点的潜力。然而,Tregs在肿瘤侵袭的预后和预测意义上的作用仍存在争议。事实上,一些研究显示,在多种肿瘤类型中,肿瘤内高水平的Tregs通常与较差的疾病预后相关,但这一关联并非普遍适用于所有肿瘤类型。
迄今为止,已鉴定出不同的TI Treg亚群,并表明这些亚群在肿瘤微环境中扮演着不同的功能角色,因此与不同的临床结果相关。最新研究揭示,肿瘤微环境中的树突状细胞表达了一些在正常组织的树突状细胞中未见的分子(如IL-1R2和CCR8),这一发现为特异性地耗尽肿瘤内树突状细胞提供了可能,同时也可以避免触发自身免疫反应的风险。
因此,更精确地界定Tregs的表型和功能,以及更深入地理解它们在调节免疫反应中的作用,仍是未来Treg靶向治疗的主要挑战。除了现有的治疗方法,将Treg靶向治疗与免疫检查点阻断剂或免疫激动剂等联合治疗的策略引起了极大的兴趣。然而,共刺激和共抑制分子在调节Treg功能和存活中的具体作用仍不明确,需要进一步的研究。
鉴于全身性靶向Treg可能严重影响外周免疫稳态,开发更具选择性的方法来限制肿瘤内Treg的免疫抑制作用显得尤为重要。
本文由Oncolab微信公众号翻译整理自Oncoimmunology: A Practical Guide for Cancer Immunotherapy,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
来源 | Oncoimmunology: A Practical Guide
for Cancer Immunotherapy
初稿翻译 | 罗佳佳
图文排版 | 潘君君 郭震远
审核修改 | 王坤
(转载请保留此部分内容)

关注本号~

加入读者交流群~
(添加请备注单位姓名)

加入知识星球~
点亮赞与在看
让更多人看到
本篇文章来源于微信公众号: OncoLab
 微信扫一扫打赏
微信扫一扫打赏
 支付宝扫一扫打赏
支付宝扫一扫打赏