导 读
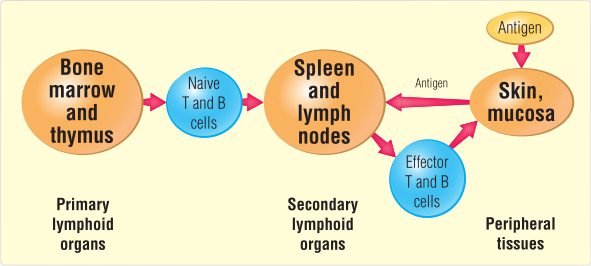
到目前为止,我们主要讨论了在免疫反应中发挥作用的基因、分子和细胞。然而,宿主防御反应是发生在整个生物体中,而不是在分离的细胞或亚细胞成分之间。现在有必要从生理系统的角度来了解免疫反应。上图描述了本章的主要主题:初级和次级淋巴器官的结构和功能,以及淋巴细胞是如何产生、扩增、接触抗原并成熟为能够产生保护性免疫反应的效应细胞。
初级和次级淋巴器官
免疫系统由不同的区间也就是器官和组织组成,这些器官和组织由血管和淋巴管相互连接。这个网络包括产生淋巴细胞的器官和组织-初级淋巴器官(也称为中枢淋巴器官),以及次级淋巴器官(也称为外周淋巴器官),在次级淋巴器官中免疫细胞会接触到外来抗原,进行克隆扩增并成熟为效应细胞。
在胚胎时期,初级淋巴器官–也就是淋巴细胞产生的地方–最初是卵黄囊,然后是胎儿的肝和脾,最后是骨髓和胸腺。成人的初级淋巴器官是骨髓和胸腺(Fig13.1)。到了青春期,大多数B淋巴细胞是由扁平骨骼(如胸骨、椎骨和骨盆)的骨髓产生的。
人类的次级淋巴器官通常被认为是脾脏和淋巴结。此外,呼吸道、胃肠道、生殖道和皮肤还存在特殊的粘膜相关淋巴组织(MALT)。这些器官的分布如Fig13.1所示。淋巴细胞寄居在次级淋巴器官中,当它们接触到与其特定的抗原受体相适应的抗原时,会发生克隆性增殖。它们还通过血液和淋巴系统在这些器官之间循环。这种淋巴细胞的再循环或运输,可以将不同的淋巴器官和组织连接起来,形成一个系统(稍后会进一步讨论)。
淋巴细胞在所有组织部位几乎都有分布,因此人体内组织都可以认为是淋巴样的。然而,有些部位–如眼睛、睾丸和大脑是没有淋巴样细胞的,据说它们具有免疫豁免权。淋巴细胞最重要的分布部位是脾脏、淋巴结、MALT和皮肤。本章对其中的每一项都作了简要描述,以便为理解免疫反应的生理学提供背景知识。
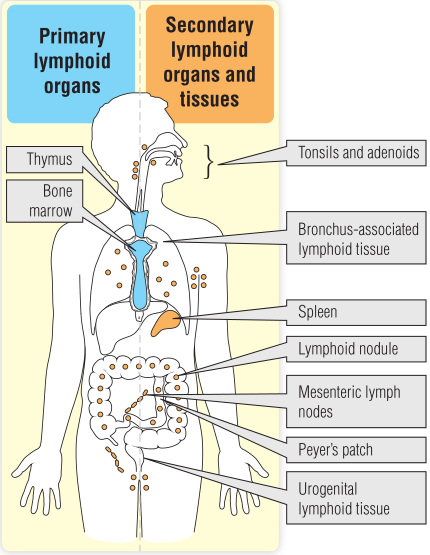
Fig 13.1 成人的主要淋巴器官
骨髓
正如第12章所述,骨髓是人的主要造血器官。所有类型的血细胞都是在骨髓中产生。T细胞和B细胞的产生在这里进行;B细胞从祖细胞向未成熟B细胞的发育是在骨骼中心进行的。这一过程在第14章中会更详细地进行描述。未成熟T细胞在骨髓中产生,迁移到胸腺以完全成熟。骨髓中混合的细胞提供了各种血细胞发育所必需的生长因子和细胞因子,从而促进骨髓的造血。
胸腺
胸腺由胚胎期第III对咽囊的内胚层发育而成,是位于前纵隔的双叶器官。胸腺发育到青春期,然后经历渐进性退化。到成年后期,大部分是脂肪组织,只剩下少量淋巴组织。胸腺的主要作用是选择能够识别自身MHC的T细胞,即所谓的阳性选择,并破坏识别自身抗原的T细胞(第15章)。
Fig13.2显示了胸腺的示意图,它有三个主要区域:
1.被膜下区域包含最早的T细胞祖细胞。
2.皮质层密布着发育中的正在进行选择的T细胞。
3.髓质中T细胞较少,但成熟的T细胞比较多;这些成熟的T淋巴细胞在选择过程中存活下来,即将释放到外周(第15章)。
胸腺是T细胞发育的主要部位。大多数T细胞祖细胞(超过95%)通过凋亡过程在胸腺中死亡。上皮细胞和抗原提呈细胞的广泛参与选择过程,促进了合适的有效的T细胞受体库的产生。Fig13.2中列出了T细胞发育过程中的一些重要的细胞以及这些细胞间的相互作用,这个主题在第15章中会有更详细的介绍。
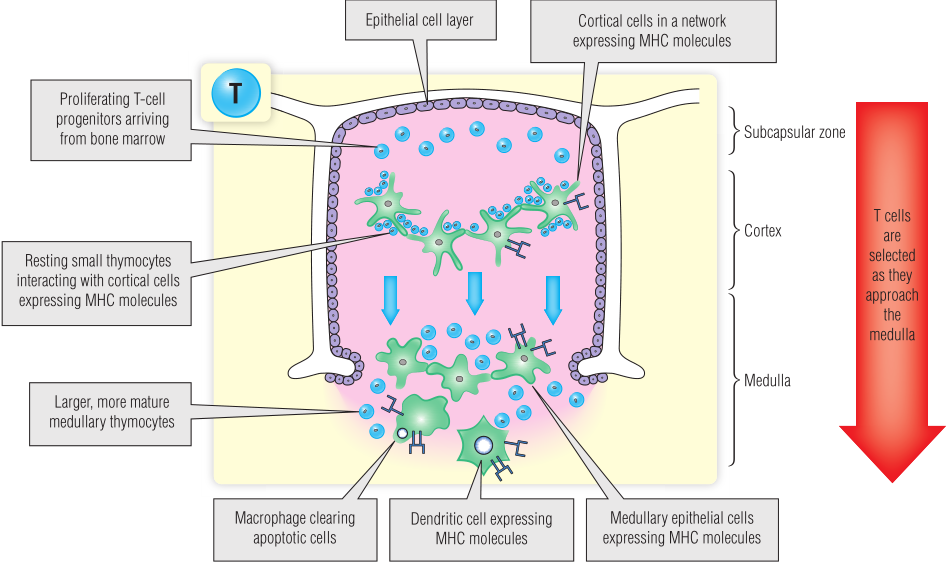
Fig 13.2 胸腺结构简图及T细胞发育过程。MHC,主要组织相容性复合体
淋巴结
淋巴结是抗原和T、B淋巴细胞的交汇处,也是淋巴细胞在感染后活跃增殖的场所之一。淋巴结呈豆状,通常聚集在众多血管和淋巴管汇聚的部位。如腋窝中可以发现大量的淋巴结(腋窝淋巴结)。每个淋巴结被分成几个区域(Fig13.3)。皮质(Cortex)主要是B细胞所在的位置,含有许多球形的B细胞滤泡。如果B细胞被激活并开始增殖,它们就会产生生发中心(Germinal center)。含有生发中心的滤泡称为次级淋巴滤泡。皮质旁淋巴结主要是CD4+T细胞区,淋巴结的髓质(Medulla)含有B细胞、T细胞和巨噬细胞的混合物。
循环淋巴细胞通过皮质旁中特殊的高内皮细胞微静脉(HEV)进入淋巴结;HEV在淋巴细胞运输中的重要作用将在后面讨论。抗原从周围组织进入淋巴。抗原在溶液中或在悬浮液中以小颗粒的形式出现,被滤出淋巴,呈递给初级滤泡中的B细胞。
淋巴中也含有DC(第10章和第12章),这些DC表面的MHC分子携带有抗原,它们进入副皮质区后能够识别它们所提呈抗原对应的CD4+T细胞。如果发生抗原识别,免疫突触会暂时形成。否则,DC将继续寻找能够识别其所呈递抗原的T细胞。以这种方式接受刺激的CD4+T细胞会发生增殖,使副皮质区扩大。一些T细胞会迁移至邻近的生发中心,在那里可能会帮助B细胞对抗原做出反应。
在淋巴细胞激活的过程中,液体和细胞聚集在淋巴结内,导致淋巴结肿大。这是典型的对发生感染时的“腺体肿胀”。当免疫系统清除了感染源后,淋巴结就会恢复到正常大小,不能再触诊摸到了。肿大淋巴结的位置反映了感染的部位。如受感染的手指会导致腋窝淋巴结肿大。广泛肿大的结节(淋巴结病)反映全身感染或肿瘤。
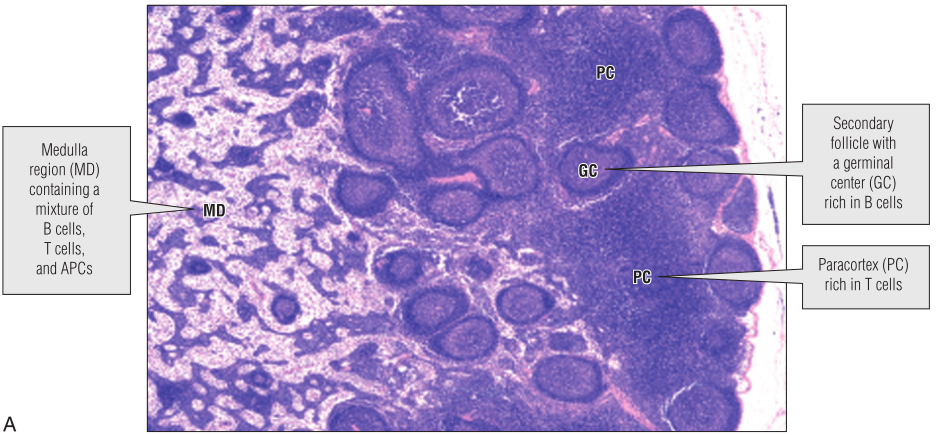
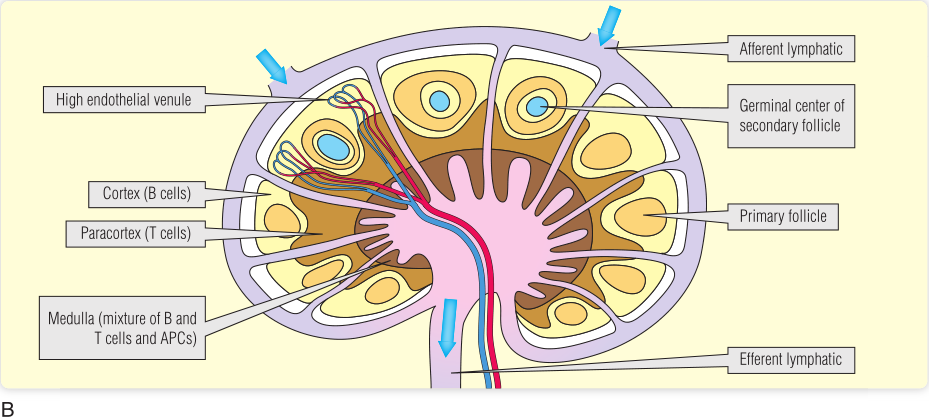
Fig 13.3 淋巴结:A,淋巴结染色。B,淋巴结组织示意图。APC,抗原提呈细胞。
脾脏
脾脏,一个紧握拳头大小的次级淋巴器官,位于左上腹,是主要的淋巴器官,与淋巴结功能相似,即抗原与淋巴细胞相互作用,淋巴细胞激活和增殖的场所。与淋巴结不同,脾脏不与淋巴系统相连,因此细胞和抗原通过血液到达和离开。
脾脏还有两个额外的功能。首先,它含有大量巨噬细胞,可以过滤血液,清除微生物和死亡的红细胞。其次,它是对血源性抗原作出反应的主要部位,在缺乏T细胞帮助的情况下,脾脏中的B细胞可对细菌细胞壁的多糖抗原产生反应(Box 13.1)。
脾包含两个主要区域:红髓主要含有正在处理的巨噬细胞和红细胞,白髓含有致密的淋巴组织。据估计,脾脏储存的淋巴细胞约占体内淋巴细胞总数的25%。白髓的组织学特点与淋巴结相似,分为B淋巴细胞区和T淋巴细胞区。T细胞主要分布在血管周围,而B细胞主要分布在滤泡中。
和淋巴结一样,在某些感染期间,脾也会增大。这些感染往往是系统性感染,如疟疾、EBV感染和细菌性心内膜炎。血液疾病、某些恶性肿瘤和肝脏疾病时,脾也会增大。
粘膜相关淋巴组织(MALT)
粘膜免疫系统在宿主和环境的接触点处理抗原,是重要的第一道防线。MALT由结构化的淋巴样聚集体、更多的是弥散的粘膜淋巴细胞,此外还有循环淋巴细胞。MALT不是一个独立的免疫系统,尽管MALT中的细胞确实有一些独特的行为方式。
淋巴样聚集体包括咽部粘膜中的扁桃体。就像任何其他淋巴组织一样,在反复感染之后,扁桃体中会形成次级滤泡,然后疼痛和肿胀。Peyer斑块是在小肠中发现的另一种类型的淋巴样聚集体。Fig13.4A展示了Peyer斑块切片染色的图片。Peyer氏斑块上没有绒毛;相反,卵泡相关上皮(FAE)包含一种特殊的细胞类型(M细胞),它吸收吸入或摄入的抗原(Fig13.4B,C)。M细胞通过胞饮作用摄取抗原,即细胞摄取含有液体和分子的小液泡。通过跨细胞作用运输,M细胞将抗原运输到上皮下层组织,在那里它们与淋巴细胞相遇。滤泡相关上皮下面是淋巴滤泡。如果这些细胞对感染有积极的反应,可能存在生发中心。滤泡内的B细胞通过上皮分泌免疫球蛋白A(IgA)(Fig13.4D)。IgA最初与Poly-Ig受体结合,在穿过上皮细胞膜后,它保留了这种受体的一部分-现在被称为分泌成分-可能有助于保护它免受其在肠腔内的降解。
与其他免疫球蛋白不同,IgA的分泌是由上皮细胞分泌的转化生长因子β(TGF-β)刺激的。TGF-β对T细胞也有广泛的抑制作用。这是确保从食物蛋白质中产生的多肽的耐受性(第18章),即所谓的口服耐受性。
粘膜淋巴细胞
胃肠道、呼吸道和生殖道的粘膜上皮含有大量淋巴细胞。固有层淋巴细胞与身体其他部位的淋巴细胞相似;上皮内淋巴细胞则不同,主要是T细胞(~90%),而γδT细胞(可能高达10%-20%)多于一般部位的T细胞比例(Fig13.5)。一般来说,上皮内淋巴细胞起到保护宿主免受肠道病毒和细菌病原体侵袭的作用。
皮肤免疫系统
皮肤是病原体入侵的主要物理屏障,是免疫细胞与外界环境之间的重要接口。皮肤有许多淋巴辅助细胞,如树突状细胞,它们在处理穿透皮肤环境的抗原方面起着至关重要的作用。许多免疫反应都是在皮肤中启动的,因此,将皮肤视为免疫系统的另一个外周器官–皮肤免疫组织是合理的。
Fig13.6A显示了迟发性超敏反应(DTH)期间皮肤发炎的表现。这种类型的反应在第23章和第31章中有更详细的描述。参与皮肤免疫反应的淋巴样细胞如Fig13.6B所示。皮肤表皮层有许多被称为朗格汉斯细胞的树突状细胞,它们在抗原的处理和提呈过程中起着非常重要的作用(第10章)。朗格汉斯细胞在皮肤中起着哨兵的作用。当它们检测到感染时,它们会吞噬并处理抗原。同时,它们通过淋巴管迁移到淋巴结,将抗原呈递给T细胞。
表皮层中发现的T细胞,即表皮内T细胞,主要是CD8+T细胞,其携带γδT细胞受体的频率高于正常频率(第7章),类似于前面描述的MALT上皮内T细胞的情况。这些表皮内T细胞上的T细胞受体主要针对频繁通过皮肤发生感染的病原体。真皮层富含巨噬细胞和T细胞(见Fig13.6B;另见Fig23.8)。
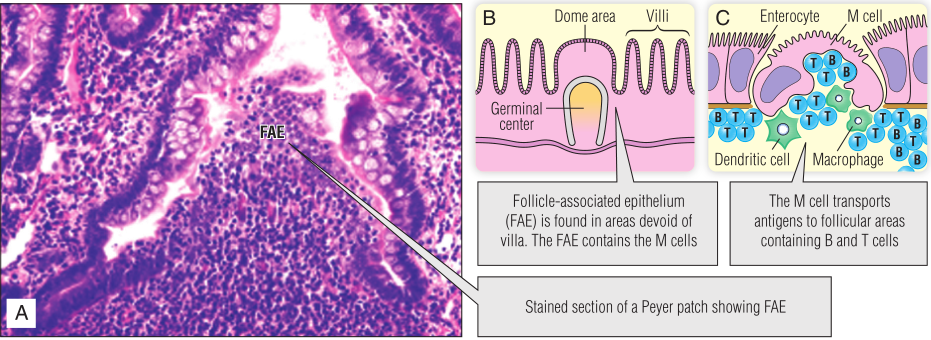
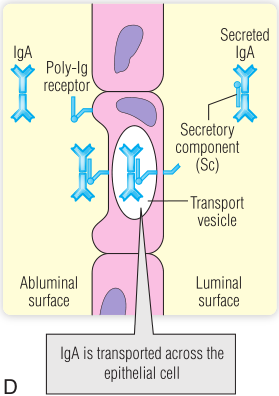
Fig 13.4 粘膜相关淋巴组织(MALT)
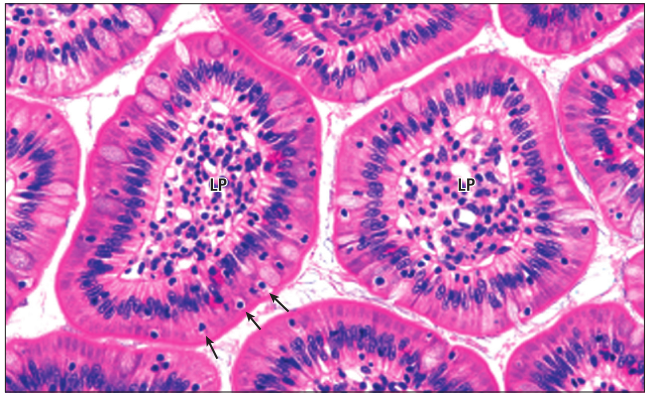
Fig 13.5 小肠横切面显示两种类型的粘膜淋巴细胞
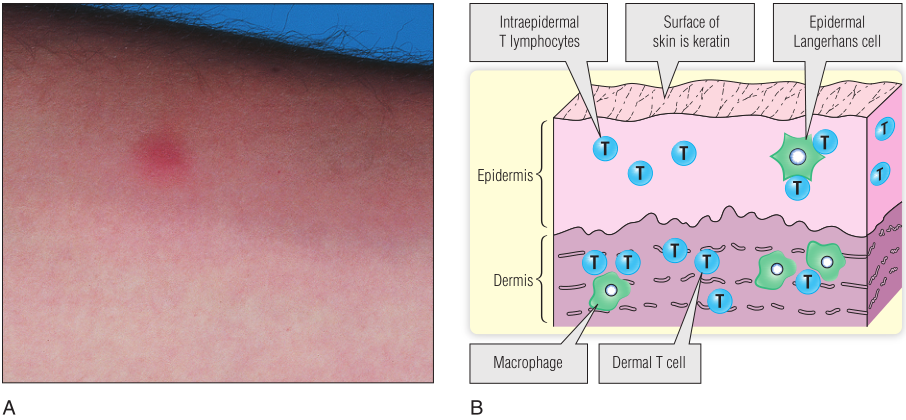
Fig 13.6 皮肤免疫系统
淋巴细胞的转运
转运指的是白细胞在全身的移动。在这一点上,关于转运的讨论仅限于淋巴细胞;其他白细胞的转运将在第21章中讨论。与随着血液流动而被动循环的红细胞不同,淋巴细胞在身体的不同区域中主动活动。淋巴细胞转运的六个要素是:(1)再循环,(2)归巢,(3)外渗,(4)滞留,(5)趋化,(6)突触形成。
淋巴细胞再循环
大多数成熟的T和B细胞通过血液和淋巴管持续循环(Fig13.7),并不断地从一个组织移动到另一个组织。据估计,淋巴细胞每天在人体内循环一到两次,从血液到组织到淋巴系统,再回到血液。这种再循环对于确保少数针对特定抗原的淋巴细胞有最好的机会在任何可能的身体部位遇到该抗原是很重要的。
第一个循环途径是从血液到淋巴结。例如,初始的T淋巴细胞(Naive T lymphocytes)–也就是尚未遇到它们所特异性识别的抗原的T淋巴细胞–在次级淋巴器官之间不断循环,直到它们遇到抗原或死亡。淋巴细胞的循环最大限度地增加了遇到专职抗原呈递细胞上呈递的抗原的机会:这是激活初始T细胞的必要条件(第15章)。相比之下,效应器T细胞–所谓的记忆T细胞–能够保持与抗原接触的“记忆”,并且反应更快(第17章)–遵循两种不同的再循环途径。首先,效应性T细胞被吸引到发生炎症的组织中。其次,效应性T细胞一次又一次地再循环到同一类型的组织。在接触MALT中的抗原后,淋巴细胞可能离开,回到其他粘膜组织中。这种转运提供了一个潜在的疫苗接种目标,使用粘膜疫苗进行初始刺激(Box13.3)。其他亚群的效应性T细胞再循环到不同的组织,如皮肤。已经通过与抗原接触而启动的T细胞定位在外周部位,在那里它们可以筛选抗原,从而提高了通过二次免疫反应进行有效保护的可能性(第17章)。Fig13.7概述了淋巴细胞再循环途径。
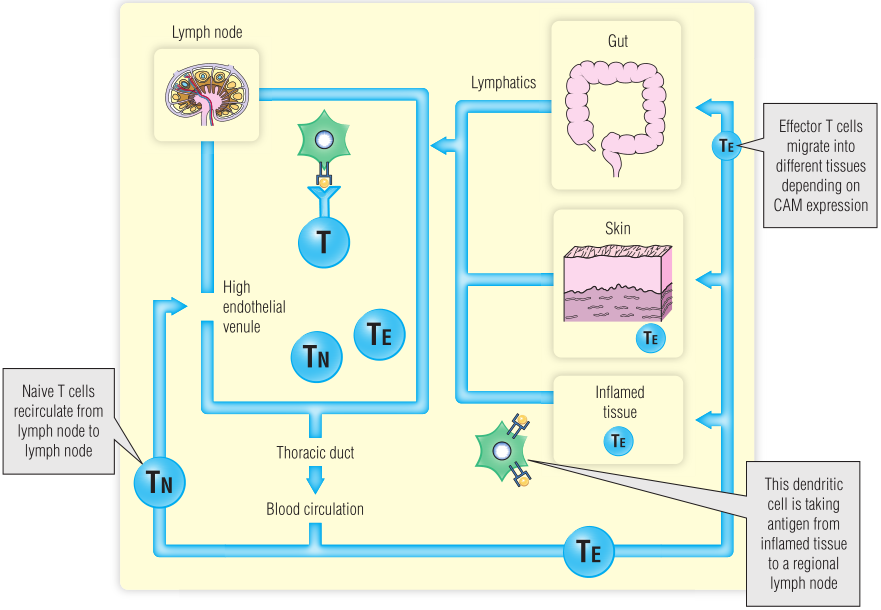
Fig 13.7 淋巴细胞再循环
归巢
归巢是指淋巴细胞向特定组织的特异性地迁移。淋巴细胞归巢受不同细胞黏附分子(CAM)家族成员之间受体-配体相互作用的调节。存在几个广泛的CAM家族,包括选择蛋白、定位蛋白和整合蛋白。
初始T细胞可识别淋巴结中的戊型肝炎病毒。为了做到这一点,幼稚T细胞表达L-选择素,它识别并结合HEV内层表达的GLYCAM1。GLYCAM1是定位蛋白分子家族中的一员。相反,效应淋巴细胞上的整合素α4/β6和粘膜内皮细胞上的MADCAM1可促进肠道归巢。因此,不同的配体对促进不同的淋巴细胞归巢到不同的组织,其中一些如Fig13.8所示。
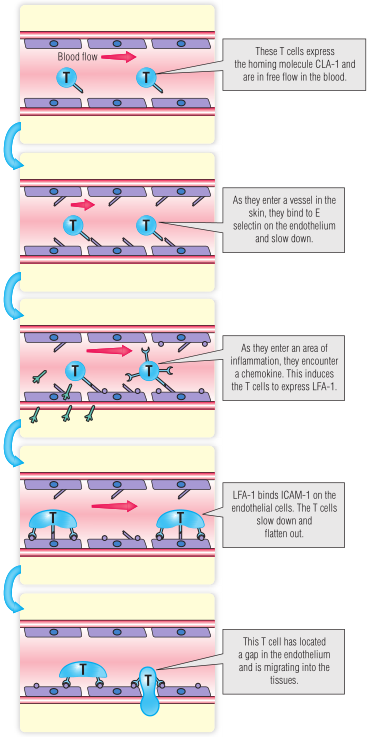
Fig 13.8 皮肤特异性T细胞如何对局部炎症做出反应。
淋巴细胞外渗
Fig13.9是淋巴细胞外渗所涉及的步骤的简化图示:(1)与内皮细胞的初始粘附,(2)淋巴细胞激活,(3)继发性粘附(静止),(4)分离,(5)返回。
淋巴细胞通常在血管中自由流动。视频显微镜分析,它们可以沿着内皮细胞滚动,但由于淋巴细胞表面的归巢受体分子和血管内皮细胞表面的CAM之间的低亲和力相互作用而减慢(Table13.1)。如果淋巴细胞识别到组织中的炎症信号,如通过识别趋化因子等炎症介质(第21章)-淋巴细胞可能被激活以表达额外的黏附分子,这些黏附分子可以介导强烈的、高亲和力的相互作用。
继发性黏附阶段是由组织中淋巴细胞表面和内皮细胞上发现的各种CAM家族之间的高亲和力相互作用所介导的,如白细胞功能相关抗原(LFA-1)和细胞间黏附分子1(ICAM1)。这种初始黏附、触发和新黏附分子的表达可在几秒钟内发生,即使在持续的血流中存在相当大的剪切力,淋巴细胞的运动也会停止。
淋巴细胞停止后,通过相邻内皮细胞之间的紧密连接进入组织(见Fig13.9)。需要指出,循环-归巢过程的特异性完全是归巢受体-定位蛋白相互作用的功能,与抗原无关。事实上,大多数被招募到感染组织中的淋巴细胞对引起感染的抗原没有特异性。然而,持续的免疫反应会影响淋巴细胞在组织部位的滞留,并导致刺激黏附蛋白表达的各种因子的释放。
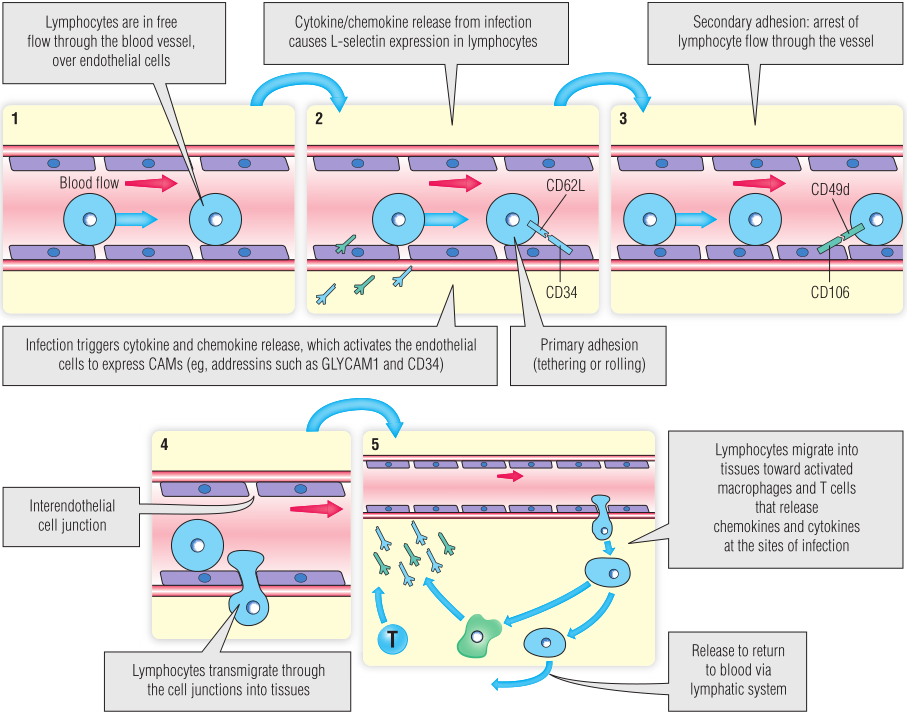
Fig 13.9 白细胞外渗五步模型
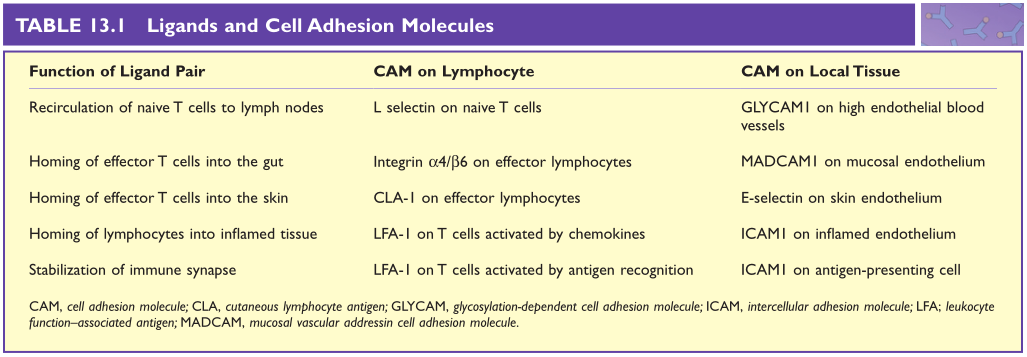
Table 13.1 配体和细胞粘附分子
趋化性
趋化性是细胞在组织中的定向运动。例如,到达淋巴结的B细胞会跟随趋化因子的踪迹在滤泡中定位。趋化性也会将淋巴细胞引导到感染部位。在这种情况下,炎性趋化因子由感染部位的巨噬细胞释放(第21章)。
突触形成
当淋巴细胞与其他细胞相互作用时,会形成免疫突触。已经在转运中提到的一些相同的CAM被暂时表达以稳定突触。例如,T细胞识别到抗原提呈细胞(APC)提呈的抗原后将被激活,并开始表达LFA-1,LFA-1与APC表面的ICAM1结合,形成稳定突触的连接。
BOX 13.1 脾切除术的风险
一名28岁的男子因低血压和高烧休克就诊。两年前他接受了紧急脾切除术,但从那以后就没有使用过抗生素。初步诊断为脾切除术后侵袭性败血症。他苏醒后开始使用青霉素,并迅速康复。一天后,血培养肺炎球菌阳性,确认了之前的诊断。
脾脏是一个柔软的海绵状器官,创伤后容易出血,如车祸中安全带引起的腹部创伤可能造成脾脏破裂,脾脏破裂则必须通过手术切除。
在美国有几千人接受了脾切除术。脾切除患者更容易被有荚膜的细菌如肺炎球菌感染。这有两个原因。首先,脾脏包含许多非T细胞依赖的B细胞,这些细胞可产生针对细菌的抗体。其次,脾脏含有大量巨噬细胞,可吞噬血液中的细菌。脾切除患者有明显的感染风险,因此需要终生预防性使用抗生素。他们还需要接受针对某些病原体的疫苗。
BOX 13.2 淋巴结肿大
一名26岁的男子来到诊所抱怨他的喉咙有肿块。经进一步询问,他已经喉咙痛了大约4天,非常焦虑,因为他的父亲最近被诊断患有喉癌。检查时,患者的咽喉和扁桃体有些发红,在右前三角有两个小的(直径约1厘米)淋巴结轻微肿大。病人的症状与急性上呼吸道病毒感染最一致,不需要治疗。为了安全起见,需要用咽拭子来排除细菌病原体感染。
淋巴结肿大通常是急性感染的后果。局部淋巴结肿大是局部感染的结果。通常与局部体征有关;在这种情况下喉咙发炎,持续几天以上或影响许多不同部位的淋巴结肿大可能预示着其他疾病过程,如慢性感染(如结核病或艾滋病毒)或恶性肿瘤。
BOX 13.3 粘膜疫苗
许多病原体,包括细菌和病毒,通过粘膜组织侵入宿主。例如,艾滋病毒主要是通过性传播的;流感通过呼吸道粘膜侵入;志贺氏菌和大肠杆菌引起肠道感染和腹泻。因此,接种疫苗并诱导粘膜免疫反应以防止此类病原体进入是非常可取的。值得注意的是,由于淋巴细胞向其他粘膜组织的迁移,在一个粘膜部位接种疫苗可使其他粘膜部位产生免疫力。
粘膜疫苗要发挥作用,必须克服肠道通常的免疫抑制环境。为此,生物技术学家正在开发一种叫做佐剂的物质来克服口服耐受性。鉴于粘膜组织是与病原体相互作用的主要场所,继续了解更多关于粘膜免疫学的知识非常重要。我们对粘膜免疫系统的快速发展的理解会有助于开发有效的粘膜疫苗,这种疫苗将对病原体(如艾滋病毒、流感、轮状病毒和肠道致病菌)提供长期保护,这将在全球产生巨大影响。
本文由Oncolab实验室微信公众号翻译整理自Immunology for Medical Students,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
▉ 往期精彩内容推荐

长按上方二维码即可关注本号~
本篇文章来源于微信公众号: OncoLab
 微信扫一扫打赏
微信扫一扫打赏
 支付宝扫一扫打赏
支付宝扫一扫打赏