导 读
本章介绍了T细胞如何介导迟发型超敏反应,其中多发性硬化(MS)和类风湿关节炎(RA)就是由迟发型超敏反应介导的两种重要的自身免疫性疾病。
本章回顾了第25章至第30章中介绍的一些关于超敏反应的知识和用于治疗这些疾病的抗炎药物的类型,以及细胞因子的作用对于超敏反应有何影响。本章还会介绍四种不同类型的超敏反应引起药物副作用的方式。
迟发型超敏反应最初被定义为暴露于抗原后2至3天发生的反应,如结核菌素皮肤试验(第23章)。迟发型超敏反应是辅助性T细胞1 (TH1)通过驱动巨噬细胞而介导的炎症反应,TH17 T细胞在迟发型超敏反应中的作用则更加多样。
迟发型超敏反应可能是针对难以清除的病原体而产生的生理反应,如乙型肝炎病毒(HBV)和结核分枝杆菌(TB)。分枝杆菌感染引起的迟发型超敏反应最为严重,其特征是肉芽肿的形成、大量的细胞死亡和出现干酪样坏死(第23章)。
无害的环境下抗原也可以引起迟发型超敏反应,例如镍可以在某些接触性皮炎病例中引起反应。这类抗原必须是低分子质量,才能进入人体,同时它们的体积非常小,这意味着它们是作为半抗原而具有了抗原性。此外,接触性皮炎还可能是由于接触了其他化学物质,包括化妆品和有毒常春藤等植物提取物。
自身抗原也会诱发迟发型超敏反应。例如在1型糖尿病中(T1DM第28章),T细胞对胰岛细胞抗原产生反应,破坏胰岛并最终阻止胰岛素分泌。引起胰岛超敏反应的T细胞主要是TH1细胞,而TH2细胞和TH17细胞几乎不会对胰岛造成损害。
辅助性T细胞1介导迟发型超敏反应
当组织间巨噬细胞识别到危险信号的存在并引起炎症反应时,迟发型超敏反应就会启动。携带抗原的DC会迁移到局部淋巴结,在那里它们将抗原呈递给T细胞,随后这些特异性T细胞受迁移至炎症部位的抗原的刺激,进行增殖。
T细胞和巨噬细胞通过细胞因子网络相互刺激(第24章)。肿瘤坏死因子(TNF)由巨噬细胞、T细胞分泌,并在迟发型超敏反应中造成组织损伤(Fig 31.1)。
由于T细胞需要通过抗原提呈激活,所以迟发型超敏反应通常与人类白细胞抗原(HLA)等位基因有关,如1型糖尿病(T1DM)和乳糜泻(第28章)。
迟发型超敏反应引发的疾病
本章讨论两种常见的由迟发型超敏反应引起的自身免疫性疾病:类风湿关节炎和多发性硬化症。乳糜泻和1型糖尿病(T1DM)已在第28章中讨论。
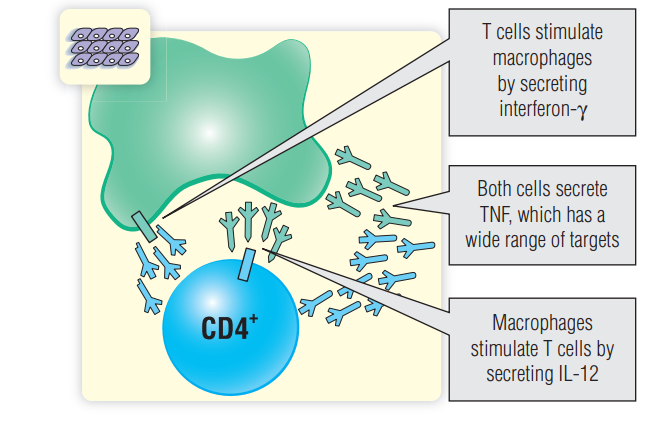
Fig 31.1 肿瘤坏死因子(TNF)可以诱发迟发型超敏反应的许多临床特征,如关节炎。IL:白介素。
类风湿关节炎
类风湿关节炎是一种慢性致残性疾病,受其影响的病人约占世界总人口的1%,通常在30~60岁发病概率较高。在类风湿关节炎患者中,连接关节和腱鞘的滑膜可肿胀至正常大小的100倍。虽然大多数致残症状出现在关节和肌腱,但类风湿关节炎也是一种全身性结缔组织疾病,因此还会影响皮肤、肺部和眼睛。
类风湿关节炎具有许多迟发型超敏反应的特征,如持续的TH1和TH17反应、TNF的分泌等。此外,类风湿关节炎患者也会产生不同寻常的自身抗体,这在对该类疾病的诊断中起着重要作用(Box 31.1)。
瓜氨酸蛋白可能是诱发类风湿关节炎的抗原。瓜氨酸化是指精氨酸转化成瓜氨酸的过程,许多蛋白质(如纤维蛋白)通常不含瓜氨酸,除非经过瓜氨酸化。纤维蛋白等蛋白质的瓜氨酸化可能是炎症激活内源性酶的结果。有证据表明瓜氨酸化可能是由吸烟引起的,在吸烟后,肺部发生瓜氨酸化,从而引起口腔感染细菌(如卟啉单胞菌),这些细菌可能分泌诱导瓜氨酸化的酶。
自身反应性T细胞和B细胞可以识别瓜氨酸蛋白,随后机体产生抗瓜氨酸蛋白的抗体,这些抗体被称为抗环瓜氨酸肽(CCP)抗体。一小部分终生不会患上类风湿关节炎的人也会产生抗CCP抗体,然而在类风湿关节炎患者和最终将发展为类风湿关节炎的人群中则大多都会存在抗CCP抗体,这些抗体可能在症状发作前10年就已经产生。在这个阶段,滑膜中不存在能对CCP产生反应的T细胞和B细胞。
目前还不清楚为什么类风湿关节炎主要影响滑膜。推测可能是免疫复合物将瓜氨酸蛋白和抗体转移到滑膜,也可能是因为滑膜处本身含有的蛋白质,如特定类型的胶原蛋白可以转变为瓜氨酸。
一旦类风湿关节炎形成,滑膜就会被T细胞和巨噬细胞等慢性炎症细胞浸润。浸润的T细胞主要是TH1和TH17细胞,由这些细胞分泌的细胞因子(特别是TNF和IL-17),会募集和激活中性粒细胞而导致滑膜损伤。破骨细胞被激活后,将会破坏关节边缘的骨头,造成侵蚀。而IL-6的持续分泌会触发急性期反应,在这种情况下,急性期反应可能持续数年,其特征包括感到疲劳、体重减轻和C-反应蛋白(CRP)水平升高。
患有类风湿关节炎的人通常有这种疾病的家族史。类风湿关节炎与HLA-DR4相关,而这种疾病与特定的HLA等位基因之间的关联也证明了T细胞在疾病发展中的作用,类风湿关节炎在吸烟者和感染卟啉单胞菌的人中也更常见,这在一定程度上说明了蛋白质瓜氨酸化是这种疾病发展的一个重要过程。Fig 31.2介绍了类风湿关节炎可能会如何发展。
尽管对于类风湿关节炎的发病机理还未能完全探究清楚,但对于该疾病的治疗已经有了相当大的进步,目前的治疗手段包括使用TNF、IL-1、IL-6和B细胞的单克隆抗体等。上述方法都是有效的,但也有一些特殊风险,如Box 31.1所示。
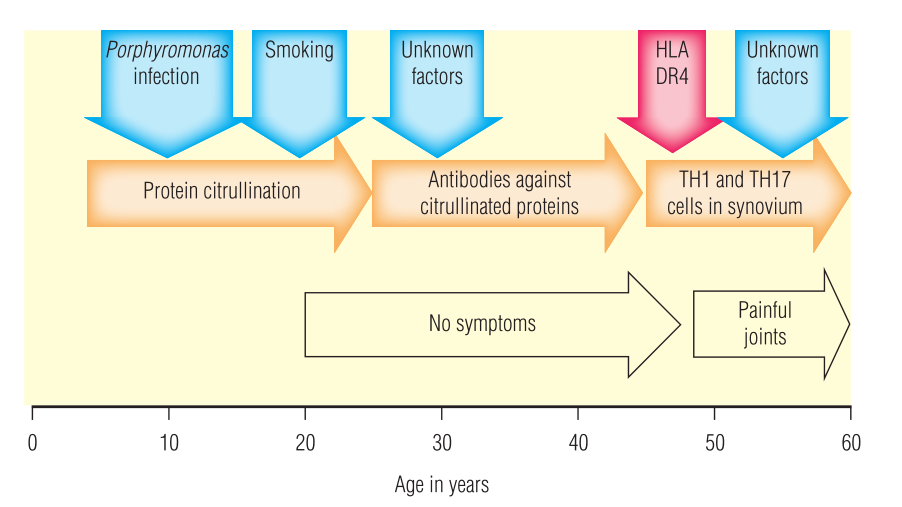
Fig 31.2 类风湿关节炎(RA)是如何发生的。红色代表遗传因素,蓝色代表环境因素。其中,抗环瓜氨酸肽(CCP)抗体的触发因素和滑膜的病理学定位尚不清楚。HLA,人类白细胞抗原。
多发性硬化症
多发性硬化症是一种慢性、致残的神经系统疾病,确诊的患者中半数会在发病后15年内致残。在多发性硬化症早期,炎症反复发作并在中枢神经系统 (CNS) 的不同部位产生脱髓鞘斑块。在多发性硬化症的后期,慢性进行性疾病会导致大量的轴突丢失。
北欧和北美中部,每1000人中就有1人患有多发性硬化症,而在靠近赤道的地区,患病率通常要低很多。从低风险地区迁移到高风险地区的人患多发性硬化症的风险增加,这表明在对患病率的影响方面,环境因素比基因更重要。一种理论认为,生活在赤道附近的人不容易患上多发性硬化症的原因是,他们能够利用更多的紫外线合成更多的维生素D。另一方面,有证据表明一些感染可能是多发性硬化症的环境诱因:
-
一些病例显示感染(如麻疹)后会出现表面上类似于多发性硬化症的脱髓鞘。
-
感染可促使多发性硬化症患者复发
-
感染Epstein-Barr病毒的人患多发性硬化症的风险更大(第15章)。
在多发性硬化症中,基因的影响较小,同卵双胞胎的一致性率只有30%。影响维生素D合成的基因与多发性硬化症有关,更高的维生素D水平对于该疾病可以起到保护作用。这可能是因为维生素D除了调节钙代谢外,还可以作为一种促进巨噬细胞成熟的激素类物质。所以,维生素D在免疫疾病中发挥作用是合理的。因此,多发性硬化症很可能是易感基因与环境相互作用的结果。
多发性硬化症早期,会出现急性发作,在此期间,由TH1和TH17细胞和巨噬细胞组成的炎性病变受到侵害的神经组织中逐渐发展。然后,炎性病变导致可逆性、复发性残疾,这是早期多发性硬化症的典型特征(Fig 31.3)。
尽管病变区域周围存在活动性炎症,但髓鞘的丢失会削弱神经元传导冲动的能力,导致神经系统出现一些症状,而不能及时反应。一旦炎症消退,患者的残疾就会得到改善。在疾病发作的间期,患者的神经系统功能通常会有较好的恢复,至少在疾病早期是这样。
通常发生在多发性硬化症后期的慢性残疾是另一个过程——轴突丢失导致的。脱髓鞘的神经细胞可以在一定程度上恢复髓鞘,但神经细胞轴突的丧失是不可逆的。
虽然研究认为T细胞是在多发性硬化症中造成损伤的主要细胞,但在中枢神经系统中,同样存在由B细胞分泌的针对包括髓鞘碱性蛋白在内的各种大脑成分的抗体。这些抗体可能参与炎症反应,有时有助于多发性硬化症的诊断。
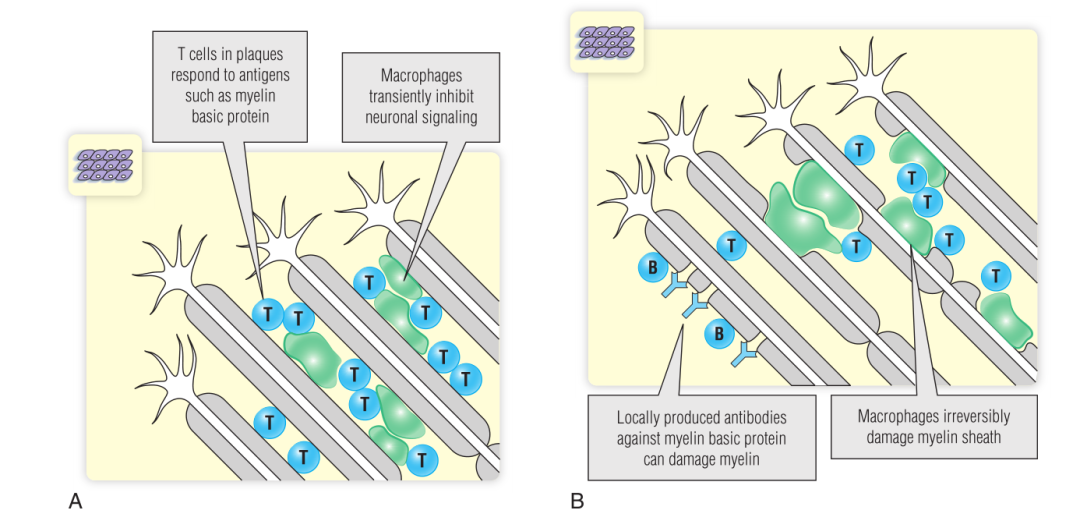
Fig 31.3 多发性硬化症。急性复发性多发性硬化症(A)和慢性进展性多发性硬化症(B)的病变不同
迟发型超敏反应的治疗
在迟发型超敏反应中,可以通过避免接触相关的环境抗原来阻止反应的发生。
例如,避免接触镍可以改善某些类型的接触性皮炎。在乳糜泻中,避免食用谷蛋白可以改善症状并降低抗肌内膜抗体水平。
在这些例子中,外源性抗原导致了自身免疫性疾病,而如果病因是内源性抗原,治疗则更加复杂。
目前使用的药物有抗炎药物和免疫抑制药物,前者主要作用于迟发性超敏反应的效应器,特别是巨噬细胞,后者作用于T细胞。
抗炎药
抗炎药可以通过减少炎症过程中释放的介质发挥作用,这些介质通常是由固有系统的细胞释放的。例如,非类固醇抗炎药(如阿司匹林、布洛芬和消炎痛)抑制花生四烯酸代谢(第22章)。
在生理应激过程中,内源性皮质类固醇会抑制免疫反应。皮质类固醇在自体免疫治疗、过敏治疗和移植后常被用作免疫抑制药物。
当使用低至中等剂量时,它们是通过影响基因转录来发挥作用的,特定的受体与皮质类固醇结合,将它们运送到细胞核,并与调节基因序列结合。而使用高剂量时,它们可以直接影响细胞信号。
研究表明皮质类固醇影响各种细胞中1%的基因转录,但它们的主要治疗效果是针对吞噬细胞的作用,对淋巴细胞的影响很大程度上可能是由于抗原加工障碍和吞噬细胞提供的共刺激不佳所致。
皮质类固醇的副作用是众所周知的。从免疫学的角度来看,免疫抑制是一个特别值得关注的问题,它可能导致由巨噬细胞控制的感染被重新激活,如结核病。
皮质类固醇在多发性硬化症中能够发挥一定作用,但仅在高剂量静脉注射时有效。它可能是通过抑制巨噬细胞的作用而在多发性硬化症中发挥功能(Box 31.2)。皮质类固醇对类风湿关节炎也有一定作用,但毒性太大,不能长期使用。
近些年的逐步研究使我们增加了对于炎症中细胞和分子的一些了解,在过去20年中发展起来的一些新方法对这些知识加以运用。
例如,阻断TNF、IL-6、共刺激分子CD80和B细胞抗体的药物现在都在类风湿关节炎中作为常规治疗手段使用。
这些生物药物非常有效,依靠这些药物,类风湿关节炎患者的病情首次得到了持久的缓解并避免了不可逆转的残疾。然而,生物制剂也存在一些特殊问题,这将在第36章中讨论。
重组干扰素-β已用于部分多发性硬化症患者,它延缓了神经系统炎症的急性发作。有一些研究结果表明干扰素-β具有长期的益处,可以预防与脱髓鞘相关的慢性残疾。
正如第20章所讨论的,I型干扰素(干扰素-α和干扰素-β)具有强大的抗病毒作用和较弱的免疫刺激作用,能增强抗原提呈和激活自然杀伤细胞。
此外,IFN-β在多发性硬化症中也是有效的,理论上其抗炎效果更佳,造成上述现象的一种可能性是,干扰素-β阻碍了T细胞跨越血脑屏障。这证明了细胞因子的多效性,也就是说,任何一种细胞因子都可以对许多不同类型的细胞产生多种影响。最近,研究还发现其他有效的抗炎和免疫抑制药物对于多发性硬化症也非常有效。
免疫抑制药
免疫抑制药物抑制了导致迟发型超敏反应的特异性免疫反应,在自身免疫性迟发型超敏反应中,当无法避免与抗原接触时,免疫抑制药物就可以发挥关键的作用。
免疫抑制药物将在第34章中讨论,它们最常用于移植受者。使用免疫抑制药物时,需要考虑它的益处必须与其危险的副作用相平衡,特别要注意免疫抑制药物可能增加受感染的风险。
例如,在T1DM中,当患者接受免疫抑制药物治疗时,胰岛细胞的功能维持正常。然而,这些药物必须终生服用,当药物停用后,其副作用是非常严重的,而胰岛素替代则是一个更为安全的选择。目前,免疫抑制药物尚未在多发性硬化症中进行广泛试验。
免疫介导的药物副作用
药物副作用是很常见的,影响住院患者的比例高达15%。大多数药物不良反应是可以预测的,并与药物的药理作用直接相关。例如,一名患者错误地服用了大剂量镇静剂,其睡眠时间会比预期的要长。而其他特殊的副作用则较难预测。当患者缺乏能够代谢某种药物的酶时,可能会发生一些不良反应。例如,即使在服用正确剂量的镇静剂后,一些代谢酶水平较低的患者仍然会感到过度困倦。
特殊的药物副作用通常也能通过免疫学的知识加以解释。其中一些不良反应是由先天免疫系统介导的。例如,吗啡可以刺激肥大细胞脱颗粒,导致组胺释放,引起产生瘙痒的皮疹荨麻疹。药物副作用也可能涉及适应性免疫系统,它们可能导致各种类型的过敏症(Table 31.1)。这些反应只有在病人之前接触过某种药物,产生抗体或效应T细胞之后,再次接触时才会发生。
对于引起这些不良反应的原因的诊断非常重要,因为重复暴露于某种会引起副作用的药物可能会导致一些危及生命的反应。实验室检测可以为免疫性过敏的诊断提供间接证据。
例如,血液中肥大细胞类胰蛋白酶水平升高,这代表肥大细胞通过先天免疫机制或I型超敏反应参与其中。过敏症专科医生会通过皮肤测试或血液测试来确认针对药物的特异性IgE是否存在(第27章)。
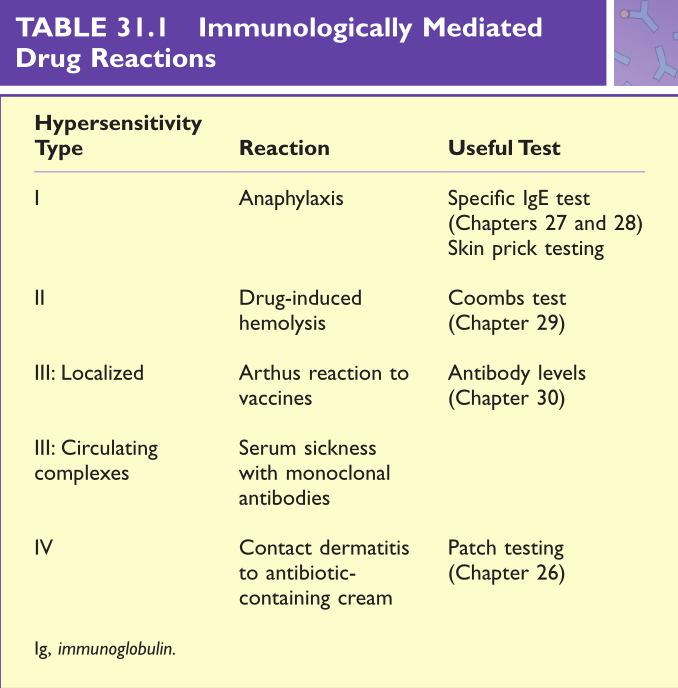
Table 31.1 免疫介导的药物不良反应
超敏反应研究进展
Gell和Coombs提出的过敏分类(第26章)是一种过于简单化的分类,许多不同类型的疾病在症状上存在一定的重叠。例如:
-
哮喘通常被归类为过敏性疾病,可引起IgE介导的急性症状。然而,哮喘和特异性皮炎的I型超敏反应晚期的特征表现为T细胞的浸润,且比IV型超敏反应中更为典型。
-
虽然乳糜泻和类风湿关节炎都属于IV型超敏反应,但自身抗体(抗组织转谷氨酰胺酶和抗CCP)也起着重要作用。
了解不同类型的超敏反应有助于这些重要疾病的诊断和治疗。而过敏症最好是通过血液或皮肤测试确定特定的IgE来进行诊断。Table 31.2总结了后六章所述的常见超敏反应。
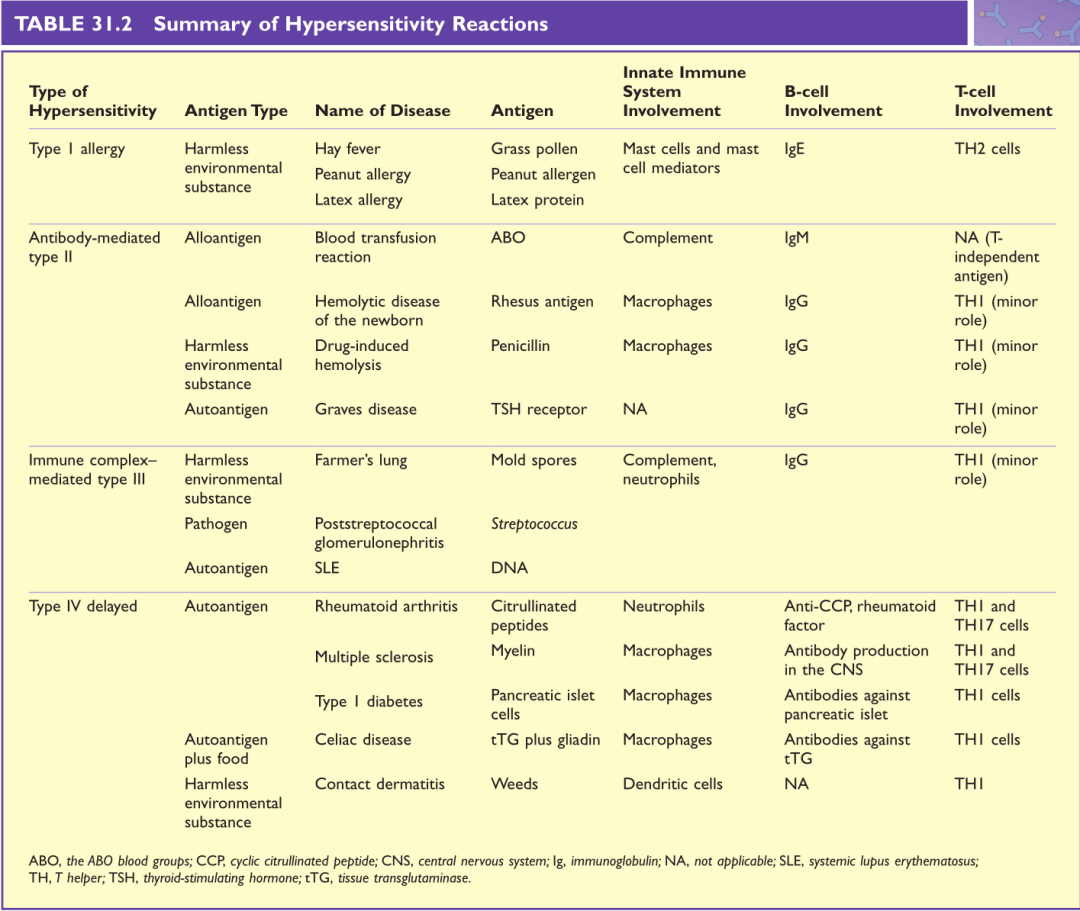
Table 31.2 过敏反应总结
BOX 31.1类风湿关节炎
50岁男性患者,感到手部、手腕和脚部疼痛并维持了6个月。早晨的时候会痛的更厉害,关节会僵硬1个小时左右,双手掌指关节和近端指间关节肿胀且有压痛(Fig 31.4),他的手腕和肘部的活动都受到了影响。血液测试表明他出现了急性期反应,血沉速度加快以及CRP升高;手部X光片显示为典型的类风湿关节炎(Fig 31.5);血液中还含有抗环瓜氨酸肽(CCP)抗体和类风湿因子(免疫球蛋白M [IgM]抗IgG自身抗体)。根据临床特征、X光片和血检结果,医院综合诊断其为类风湿关节炎。
患者服用非甾体抗炎药后,感觉有所好转,疼痛和僵硬程度减轻。然而,1年后的检查显示他的关节受累较多,X光片显示病变仍在发展。他接受了抗肿瘤坏死因子(TNF)的单克隆抗体治疗,症状得到了显著改善,但是随后又出现了抗TNF的并发症Box 2.4)
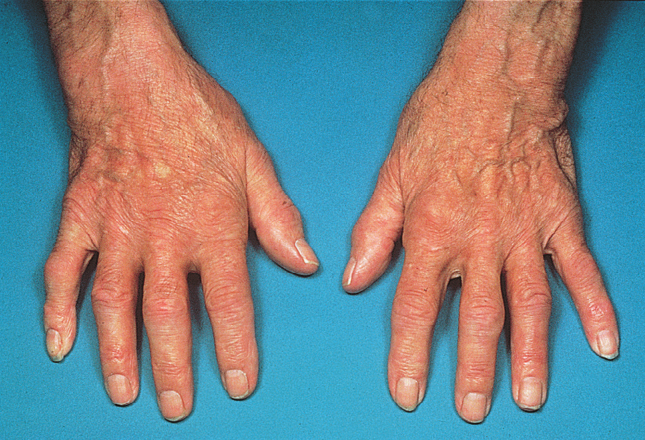
Fig 31.4 掌指关节和近指间关节肿胀是类风湿关节炎的特征。(伦敦圣巴塞洛缪医院提供)
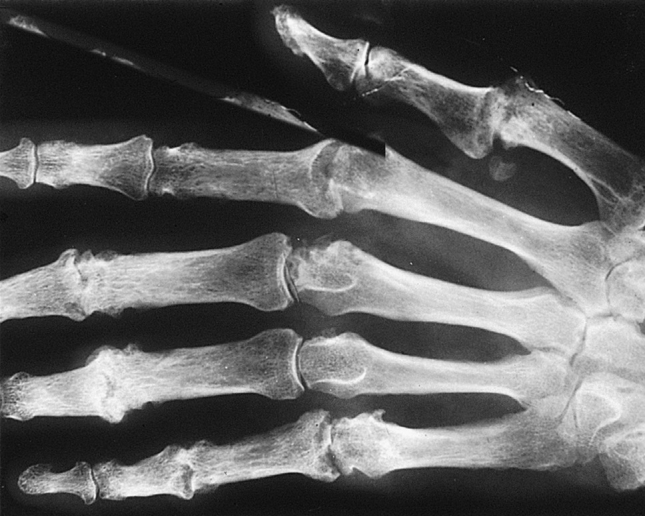
Fig 31.5 类风湿关节炎的X光片显示指骨受到了侵蚀(掌指关节的关节边缘被“咬掉”的骨)。(伦敦圣巴塞洛缪医院提供)
BOX 31.2多发性硬化症
22岁,女子性患者左眼视力受损,在4年前和1年前分别出现双腿麻木和刺痛的情况,持续时间达数周之久,但患者没有就诊。在这两次症状发生时,患者怀孕,症状有所改善。两个月前,患者站立不稳,两周后缓解。
检查中,患者左眼视神经炎,磁共振成像(MRI)脑扫描后,结果显示为许多白质病变(Fig 31.6)。这种弥漫性、不对称的病变与多发性硬化(MS)中的斑片状炎症的症状一致。随后,她还做了腰椎穿刺,脑脊液(CSF)检查显示寡克隆区带(Fig 31.7)符合中枢神经系统的活动性炎症的特征。
随着时间的推移,发现该患者不同类型的神经系统症状都是典型的多发性硬化症症状,症状往往在妊娠期间改善,可能是因为雌激素抑制了辅助性T细胞1 (TH1)的活性。临床检查、MRI和脑脊液检查结果均可诊断她患上了MS。在接下来的几周内,患者接受了大剂量皮质类固醇治疗,她的视力随之得到改善。
在这位病人的MRI脑扫描中,有斑片状病变,与脱髓鞘斑块一致,特别是侧脑室周围的位置(扫描中心的亮体),这些使得扫描结果不对称。
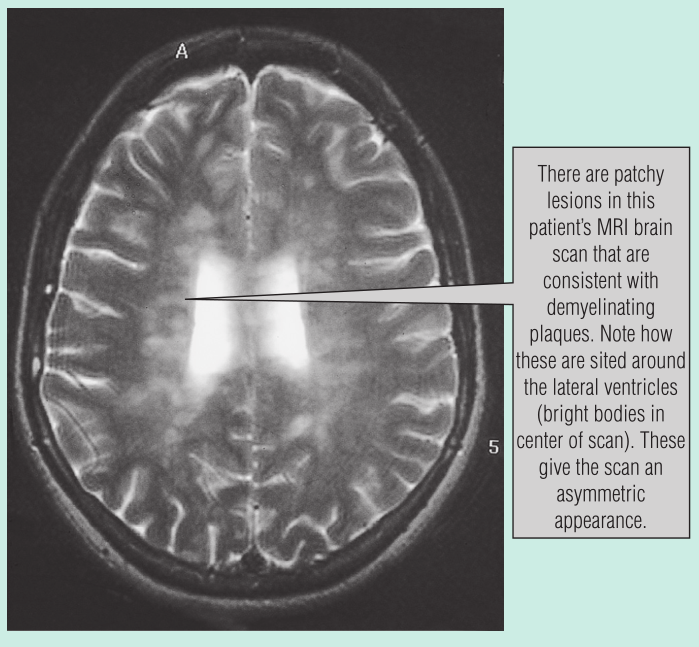
Fig 31.6 磁共振成像(MRI)扫描显示大脑中的脱髓鞘斑块。(由伦敦皇家伦敦医院J. Evanson医生提供)
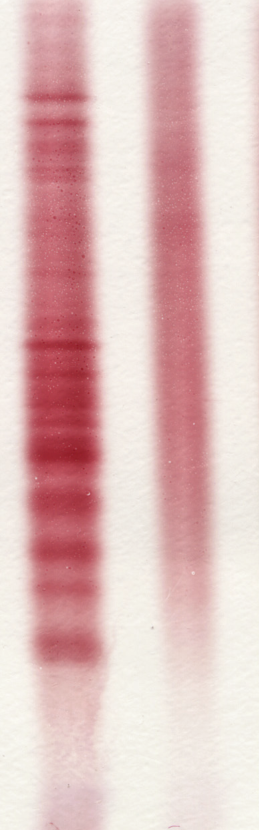
Fig 31.7 脑脊液(CSF;染色条(左)和血清(右)免疫球蛋白G (IgG)抗体。脑脊液显示出20条左右的条带,每一条都对应着由驻留在中枢神经系统(CNS)的一小群不同类型的B细胞产生的IgG抗体。同样,寡克隆性B细胞群在中枢神经系统外不存在,因此在血清样本中没有条带。(格拉斯哥大学H. Willison教授提供)
本文由Oncolab实验室微信公众号翻译整理自Immunology for Medical Students,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
▉ 强烈推荐
▉ OncoLab实验室网站
本公众号上的往期文章同步发布至对应网站OncoLab实验室。
网站自带检索功能,可以根据关键词进行检索,并且可以根据日期及内容分类进行查看 ,大家可以收藏方便在电脑上查看。
网址是:oncolab.cn
▉ OncoLab学术导航
此外,梳理了一下这几年攒的收藏夹,做了一个导航网页,包含常用网站、文献阅读、试剂订购、基金相关、实用工具、常用数据库等分类内容,并且整合了百度、谷歌、必应三大搜索引擎到检索工具中,欢迎收藏或设置为主页使用~
网址是:dh.oncolab.cn
▉ OncoLab知识星球
OncoLab学术星球现已开通,在学习本公众号内容的过程中如果有什么需要讨论交流的地方可以在星球发表留言,也可以分享一下自己的学习心得体会,其他小伙伴看到了可以积极留言回复,我也会积极参与其中,并时常放一些学习资料在上面,希望大家能够在积极交流互帮互助中共同进步~
该星球用于OncoLab公众号读者交流学习使用,永久免费。

关注本号~

加入读者交流群~

加入知识星球~
用于OncoLab读者交流互助永久免费
本篇文章来源于微信公众号: OncoLab
 微信扫一扫打赏
微信扫一扫打赏
 支付宝扫一扫打赏
支付宝扫一扫打赏