新年新气象,祝大家在新的一年里万事顺遂,身体健康~
导 读
本章讨论病原体用来逃避免疫监测的机制以及三种主要类型的疫苗是如何刺激免疫反应的。本章中的BOX提供了关于四种重要疫苗的更多详细内容。
生物体是如何逃避免疫反应的
为了获得成功,每种类型的病原体都进化出了不同的逃避免疫系统监测的方式。Fig 25.1总结了其中的一些内容。
微小RNA病毒,如流感病毒(BOX 25.2)和艾滋病病毒(第33章),它们的小基因组中没有足够的容量来编码有助于逃避免疫反应。然而,RNA基因组的一个特点是它容易发生突变,属于RNA病毒的抗原蛋白不断变化,从而逃避免疫记忆。例如感染HIV后,受感染的宿主在短短几个月内就会出现许多不同的毒株,流感病毒在人群中的变异速度比在个体中的变异要慢得多。
DNA病毒更大,在它们的基因组中有躲避免疫反应的基因。一些DNA病毒,如疱疹病毒家族的成员,通过下调MHC的表达来逃避获得性免疫反应,因此更需要先天免疫应答(如NK细胞)来控制。但由于先天系统没有免疫记忆,因此很难启动对疱疹病毒等病毒的反应,也就难以保护个人免受感染。
细菌病原体使用各种方法来逃避免疫系统。肺炎链球菌和嗜血杆菌通过产生多糖荚膜来逃避先天免疫应答(补体调理和吞噬)。
分枝杆菌,如结核分枝杆菌,有能阻止吞噬细胞酶作用的蜡状包被。它们还分泌过氧化氢酶,以抑制呼吸氧化爆发的影响。第23章讨论了巨噬细胞如何在不杀死分枝杆菌的情况下控制它们。
李斯特菌会引起脑膜炎,尤其是在孕妇体内。李斯特菌分泌李斯特菌溶菌素,在吞噬体壁上穿孔。然后细菌可以逃逸到细胞质中,在那里它们不会接触到在代谢爆发的有毒产物或蛋白水解酶。
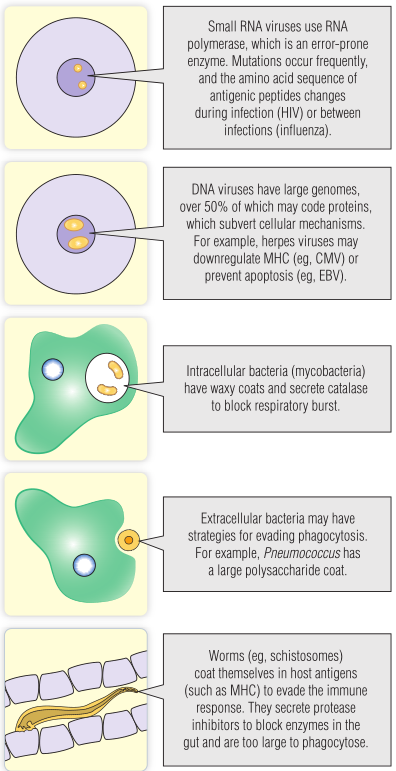
Fig 25.1 各种病原体逃避免疫系统的策略
免疫机制
除了上一节提到的一些感染(结核病、HIV和疱疹病毒感染)外,大多数主要感染都能够被免疫系统完全清除,以达到灭菌的免疫状态。此外,免疫记忆力得到发展;之后同一病原体再次暴露在免疫系统中会引起适应性免疫系统的记忆反应,从而防止感染或减轻症状。
在母体抗体丧失后,儿童可能会发生一系列的原发感染,同时形成有效的免疫记忆。接种疫苗可以作为初次感染的替代品,使免疫记忆得以发展,而不会出现有症状的初次感染。疫苗就是一个成功的例子;天花是一种通过接种疫苗达到完全根除的致命感染。许多其他感染,如脊髓灰质炎、白喉和百日咳也已变得相对罕见。
在我们详细讨论疫苗之前,我们需要了解被动免疫疗法,即适应性免疫(通常是抗体),常用于给接触病原体的人提供的保护性抗体,如破伤风(见BOX 30.2)。在这种情况下,既可以进行被动免疫治疗以降低眼前的感染风险,也可以使用疫苗来诱导免疫记忆并降低未来感染的风险,抗地高辛Fab片段(见BOX 4.2)也是一种被动免疫。
主动免疫是在感染或疫苗形式的抗原暴露于免疫系统后产生的。然后,免疫记忆发展避免个体再次感染。在各种类型和成分的疫苗(TABLE 25.1)中,每一种都有自己的优缺点。大多数疫苗会导致抗体生成,有些疫苗会引发T细胞反应。疫苗引发的抗体可以阻止病原体与靶细胞结合,或者阻止病原体释放的毒素的作用,这些都是中和抗体的例子。抗体还可以激活补体,刺激吞噬和NK细胞介导的杀伤。疫苗诱导的CD8+T细胞可以通过分泌干扰素来抑制病毒复制,或者更常见的是通过杀死受感染的细胞来抑制病毒复制。
本章介绍了每种疫苗的详细情况。BOX 25.1到BOX 25.4提供了有关天花、百日咳、流感和乙型肝炎疫苗的更多具体信息。
疫苗的种类

Table25.1 疫苗的分类
活疫苗
活疫苗是最早被发现,且现在仍然是最有效的疫苗;例如,天花和脊髓灰质炎疫苗就是活疫苗。活疫苗使用的是无毒的生物体。尽管它们在健康的疫苗接受者身上复制,但它们不会导致疾病。获得无毒生物体的一种途径来自动物体内。例如,引起牛痘的病毒已被非常成功地用作天花疫苗(见BOX 25.1)。针对麻疹和腮腺炎等活疫苗的抗体在接种疫苗后会持续数十年。其他活疫苗所使用的人类病原体活性也会被减弱,因此它们不能致病。传统上,减毒法是通过在体外特殊条件下培养生物体来实现的。在未来,更多的活疫苗可能会通过直接操作它们的基因组而减毒。
活疫苗之所以高效,有三个原因(Fig 25.2):
·它们进行复制,从而能够稳定提供一定数量的抗原。
·它们在细胞内复制,将抗原肽传递给MHC I类分子,从而刺激细胞毒性T淋巴细胞(CTL)。
·它们在感染的解剖部位复制,进一步集中免疫反应。例如,经鼻或经口接种的活疫苗可激发免疫球蛋白A(IgA)抗体。
活疫苗也可能被排泄出来,并传染给其他未接种疫苗的人。
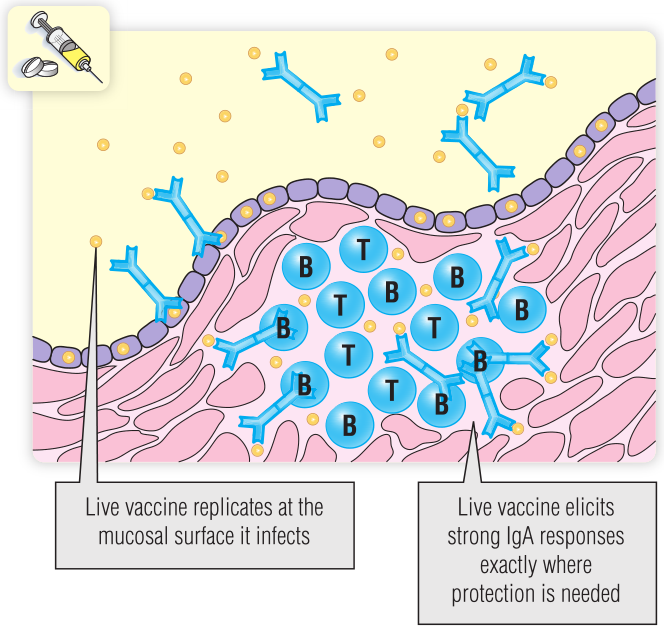
Fig 25.2 脊髓灰质炎或流感等活疫苗在感染部位复制
在两种情况下,减毒活疫苗可导致严重感染。在免疫缺陷患者中,尽管它们已经经过大幅度减毒,但仍然可以引起严重感染。偶尔,活疫苗中的病毒会自动转回为毒性很强的野生型。脊髓灰质炎减毒疫苗与野生型病毒只有10个碱基对不同。这些微小的差异使得病毒很容易变异回毒力强的形式。由于在供水系统中发现从弱毒形式恢复为强毒形式的脊髓灰质炎病毒,美国再次开始使用灭活脊髓灰质炎疫苗。
生物体也可以通过工程手段有意地去改变基因。例如,病毒载体是已经在人类身上安全使用的病毒,可以作为载体从另一种生物中提取所需的基因放在细胞中表达。这些疫苗在很大程度上是实验性的,但已经用于临床试验。例如,金丝雀痘病毒已被用作HIV基因的载体。
灭活疫苗
在激发保护性免疫反应方面,灭活疫苗一般不像活疫苗那样有效,尽管理论上它们要安全得多。这些差异可归因于灭活疫苗不能在宿主中复制,也不能进入细胞内抗原呈递途径。流感疫苗是以活病毒的形式提供的,但更多的是以灭活病毒的形式提供。这些内容在BOX 25.2中进行了讨论。
亚单位疫苗
亚单位是病原体的组成部分,主要诱导抗体反应。可以通过破坏有毒生物体结构,提纯亚单位,然后使其失活而不会致病来制备亚单位疫苗。其他种类的亚单位可以用重组技术制备。
从生物体中提纯,然后灭活的亚单位被称为类毒素。它们通常是细菌毒素,虽然它们保留了抗原性,但经过化学修饰使它们变得安全,产生的中和抗体可以阻断毒素的作用。白喉和破伤风类毒素就是通过这种方法制备疫苗的很好例子。与完整的生物体相比,亚单位疫苗和类毒素疫苗的免疫原性一般较低,它们可能需要佐剂才能有效发挥作用。与活疫苗相比,亚单位疫苗诱导的抗体应答持续时间也相对较短。例如,破伤风抗体在接种疫苗后只会持续10年左右。这就是为什么这种类型的疫苗可能需要加强剂的原因。
乙肝疫苗是使用重组技术生产的一种亚单位抗原(BOX 25.3)。乙肝疫苗是由重组病毒表面肽组成的疫苗。针对表面肽产生的抗体将阻止病毒附着在肝细胞上并进入肝细胞。到目前为止,乙肝疫苗已经取得了很好的效果。BOX 25.4中描述了多肽疫苗可能不会持续有效的原因。
多糖是非常差的免疫原,很大程度上是因为它们依赖于非T细胞依赖性B细胞的反应(第14章和第16章),不能制成好的疫苗。为了克服这一点,利用化学手段制成了与多肽抗原化学偶联的多糖,经常使用的耦合多肽为破伤风类毒素。这样对多肽有反应的T细胞可以为对多糖有反应的B细胞提供帮助从而使疫苗更加有效(参见BOX 16.3)。
最后一种亚单位疫苗是DNA疫苗。在这种实验方法中,免疫原性蛋白的基因被包裹在金微球上,并直接注射到细胞(如皮肤)中。在小鼠中,这导致了抗体的产生,表明这些基因已经转录(另见BOX 10.3)。到目前为止,在人类身上,还不可能提供足够的DNA使这种方法常规使用。
佐剂
佐剂被定义为增强对抗原的免疫反应(抗体或T细胞)的物质。佐剂提供病原体或损伤相关的分子模式(PAMPs或DAMP),以驱动先天免疫系统释放危险信号,从而驱动抗体和T细胞反应。活疫苗通常不需要佐剂,因为它们能够提供危险信号并刺激Toll样受体(TLR)本身。例如,卡介苗(BCG)是一种结核病活疫苗,会产生大量的细菌糖来激活TLR2和4。灭活的全疫苗也含有激活TLR的物质,可以作为佐剂。使用重组或纯化蛋白制备的疫苗中天然佐剂含量不足,因此必须添加合成佐剂。
直到21世纪,氢氧化铝(明矾)还是人类唯一常规使用的合成佐剂,它增强各种亚单位疫苗的效果。明矾是作为疫苗的佐剂引入的,在引入时还不知道它是如何起作用的。明矾激活巨噬细胞,然后巨噬细胞分泌炎性细胞因子,并将抗原呈递给T、B细胞。明矾可能是通过造成局部组织损伤,然后激活巨噬细胞上的DAMPs来做到这一点的。明矾不是一种强有力的佐剂,目前仍在继续寻找改进疫苗的方法。
最近,从沙门氏菌多糖中提取的单磷酰脂(MPL)被发现是一种有效的TLR-4激动剂。巨噬细胞暴露于MPL后,白细胞介素12(IL-12)分泌增加,MHC II类分子表达上调。从理论上讲,这些作用增加了抗原提呈,并使免疫反应偏向辅助性T细胞1(TH1)型反应。MPL目前作为需要重要的许可疫苗的佐剂使用,例如对抗人乳头瘤病毒(HPV)和疟疾(见BOX 25.4)。
进入细胞内途径
亚单位疫苗的第二个问题是,它们不会进入细胞内抗原处理途径,因此不会引发CTL反应,而CTL反应在应对HIV等细胞内感染方面尤为重要。来自细胞内病原体(如脊髓灰质炎病毒和卡介苗)的活疫苗能够进入细胞内途径。有一些新技术有助于进入细胞内途径:
·免疫刺激复合物(ISCOM)是脂类和亚单位抗原的胶束,具有亲脂性,可以穿透细胞膜(Fig 25.3)。这些疫苗可能会加入病毒样颗粒(VLP),从而进一步的增加结构。脂质和VLP已用于疟疾疫苗(见BOX 25.4)。
·载体是通过基因改造而变得安全的活病毒,例如金丝雀痘。可以添加病原体的基因,例如HIV。这些基因在细胞内表达,但没有活体病原体(HIV)的复制。
·如上所述的DNA疫苗可以作为细胞内表达蛋白质的一种方式,如果可以注射足够的DNA的话。
Table 25.2总结了本章中提到的一些实验性疫苗。

Table 25.2 如何提高疫苗有效性
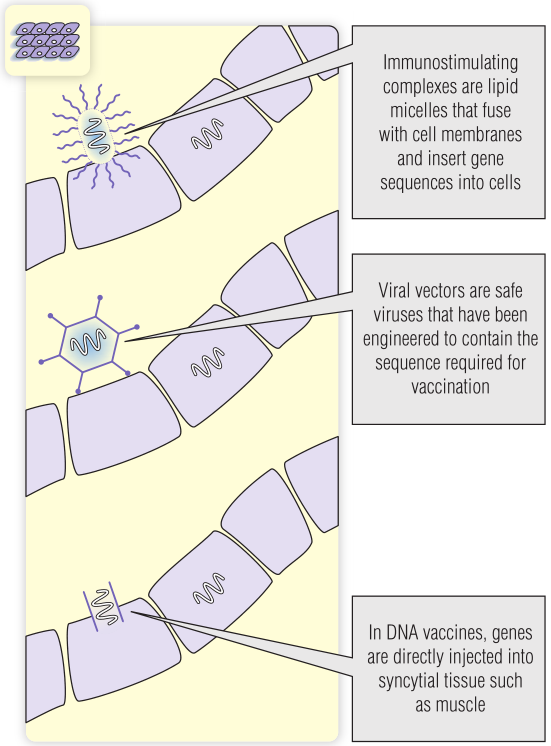
Fig 25.3 可能提供安全疫苗以激发细胞毒性T淋巴细胞反应的技术
疫苗接种时间表
疫苗接种时间表考虑了每种类型感染的临床影响。例如,风疹疫苗的主要目的是预防宫内感染,宫内感染可能导致畸形,所以在青春期之前接种没有什么意义。另一方面,保护非常年幼的婴儿免受嗜血杆菌的侵害是可行的,因为这种微生物在这个年龄段造成的损害伤最大(见BOX 16.3)。然而,即使作为结合疫苗,多糖也不能在新生儿中引发抗体。人类乳头瘤病毒(HPV)疫苗的目的是防止导致宫颈癌的HPV毒株的性传播。出于这个原因,这些疫苗是在青春期时接种的。
世界不同地区的疫苗时间表也各不相同(Table 25.3)。例如,麻疹是发展中国家婴儿死亡的主要原因,因此应尽早接种疫苗。在发达国家,麻疹已经变得罕见,而且往往影响的是学龄儿童,因此疫苗可以稍稍晚一点接种。然而,影响发展中国家疫苗使用的主要原因是成本。

Fig 25.3 发达国家和发展中国家的疫苗接种时表
BOX 25.1天花疫苗
一名32岁的士兵被要求接种天花疫苗。你对这种疫苗了解多少?为什么要给这个人接种呢?
天花(天花病毒)是一种具有高度传染性的病毒感染,会引起起泡的皮肤反应,死亡率为10%至30%,相关的牛痘会引起温和的局部起泡反应。许多世纪以前,人们就知道牛痘感染可以预防随后的天花感染,但直到18世纪末爱德华·詹纳才正式证明,有意接种牛痘病毒可以预防天花,这就是“疫苗接种”一词的由来。
全球天花疫苗接种是由世界卫生组织进行的,上一次普通人群中的天花病例发生在1977年。从那时起,唯一报告的天花病例发生在实验室工作人员身上。一些供应实验用的天花病毒被保留在世界各地的实验室,人们担心这些供应的野生天花病毒可能被生物恐怖分子获取。由于全球疫苗接种在80年代初停止,大多数年轻人对天花没有免疫力,因此,这种病毒可以被用作生物武器。一些政府重新开始接种天花疫苗,至少是为军事人员接种天花疫苗。
痘苗是一种被刮入皮肤表面的活疫苗。它在皮肤中复制,并引起相当大的局部炎症。在接种疫苗后的第一周,水泡会形成,并在第二周逐渐愈合。水疱含有活的痘苗病毒,水疱液可以感染其他人。在免疫系统有缺陷的患者中,接种天花疫苗会导致痘苗病毒的广泛传播、全身皮疹和严重疾病的风险。
由于痘苗病毒在皮肤的细胞内复制,它向细胞内的抗原呈递途径输送高水平的抗原,并刺激细胞毒性T淋巴细胞(CTL)的发展。发芽进入细胞外空间的病毒将被吞噬,进入细胞外抗原途径,并刺激辅助性T细胞和抗体的产生。在全球疫苗接种计划里,已经建立了大量关于抗体和CTL反应的寿命的数据。因为每个人只接种了一次疫苗,而且自然牛痘感染不是地方性的,所以可以准确地定位为牛痘疫苗接种。环境疫苗的缺乏确保了测量到的任何反应都不会因为再次接触这种或任何交叉反应的有机体而受到影响。
Fig 25.4显示了对痘苗病毒的免疫反应的寿命,以及免受感染的保护水平。数据显示,抗体水平至少可以维持60年。痘苗特异性B和T细胞的数量在接种疫苗后的几年内立即下降,但随后保持不变。即使在接种疫苗50年后,痘苗特异性B细胞仍占所有循环B细胞的1/1000。这些T和B细胞是有功能的;如果重新接种疫苗,它将启动第二次免疫反应,这表明存在功能记忆T和B细胞。尽管T细胞反应下降,半衰期为8到10年,但抗体水平和对感染的保护在接种疫苗后至少持续60年。
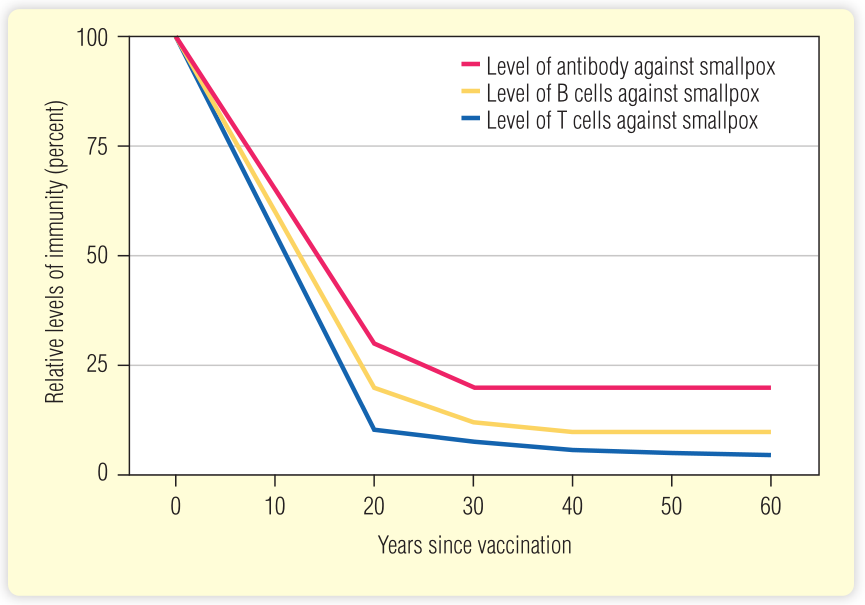
Fig 25.4 抗体寿命与B细胞和T细胞对天花反应的关系。红线代表抗体水平,绿线代表B细胞数量,蓝线代表T细胞反应水平。
BOX 25.2流感疫苗
流感是一种呼吸道病毒,会在幼儿和老年人中引起严重感染。每年,在10月到次年2月的流感季节,流感在美国造成大约3.6万人死亡。1918年,第一次世界大战刚刚结束,一种新的流感病毒出现,并引发了一场流感大流行。“西班牙流感”在9个月内席卷全球,造成4,000万人死亡。
流感是一种RNA病毒,它使用一种名为血凝素的蛋白质将糖结合在呼吸道上皮细胞上。流感是一种细胞病变,它会对其感染的细胞造成损害。双链核糖核酸的存在刺激呼吸道细胞在病毒感染后几小时内分泌干扰素-α,从而抑制病毒复制(第20章),并减缓流感在肺部的传播。
树突状细胞迁移到局部淋巴结,并将抗原递呈给T细胞。在辅助性T细胞1型(TH1)的作用下,细胞毒性T淋巴细胞(CTL)在2~3天后开始出现。这些细胞清除残留的感染细胞,从而实现灭菌免疫。
流感也会引起抗体反应,免疫球蛋白M(IgM)抗体在大约5天后开始出现。这些中和抗体与血凝素结合,防止病毒感染细胞。对流感的抗体反应发展得太晚,无法在清除已确定的感染方面发挥主要作用,但在防止再次感染相同的病毒株方面非常重要。
流感是一种相对不稳定的RNA病毒,可以发生自发变异。渐进式突变会慢慢改变病毒基因组,导致抗原漂移。由于变异病毒与现有毒株在抗原上有一些相似之处,现有免疫具有部分保护性,这意味着不会发生大范围流行,感染通常是温和的(Fig 25.5)。更快速、更广泛的基因变化也可能发生。当宿主动物感染了两种不同的流感病毒株时,这种事件就会发生,这两个毒株交换了基因片段,第三个毒株就产生了,这被称为基因转移,可能会导致每隔几年发生一次的流感大流行。这些遗传事件大多发生在人类和鸟类之间,已经有一些人感染了新的禽流感病毒,但在撰写本文时,还没有证据表明已经又出现了一种新的、变异的流感病毒。如果真的出现一种能够在人与人之间传播的新的、转移的病毒,由于大规模的航空旅行,全球感染很可能在几周内就会出现。
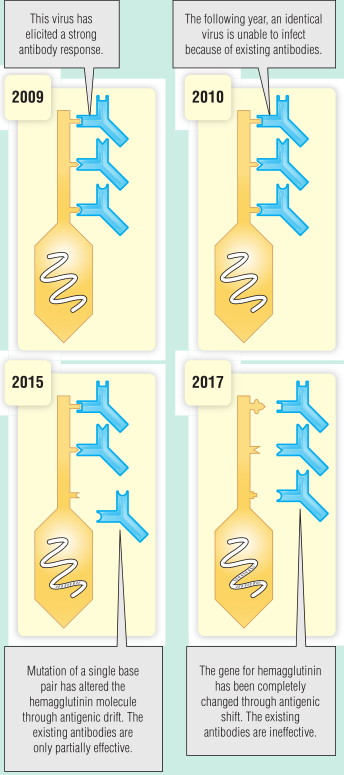
Fig 25.5 由于单碱基对突变导致的漂移相对频繁。转变发生的频率要低得多,当人类流感病毒与动物病毒交换基因序列时(重新排序)。这类事件在很大程度上克服了免疫力,并引发了全球大流行。
流感疫苗可有效预防严重并发症高危人群(如患有慢性胸部疾病的患者)感染。常规的流感疫苗使用的是杀死了的流感病毒,流感病毒在鸡蛋中生长,然后被杀死和提纯;还有一种活疫苗可以喷洒到鼻子里,除了免疫球蛋白IgG外,还可以诱导保护性IgA抗体。
流感疫苗必须含有最新的毒株才能有效。世界卫生组织为疫苗制造商提供有关病毒变化的早期预警。疫苗制造商在1月份选择要包括在疫苗中的病毒,在接下来的6个月里,选定的病毒在鸡蛋上生长,直到有足够的病毒开始生产疫苗。这一过程要求病毒制造商在每年春季获取数千万枚卵子。到了夏天,如果生产按计划进行,疫苗就可以进行测试了。如果疫苗通过了安全性测试,那么它就可以分发给使用者。
在大多数年份,有足够的流感病毒轻微漂移的预警,以便生产最新的疫苗。然而,如果一种新病毒在与禽流感重组后通过抗原转移出现,制造商可能需要长达10个月的时间来准备新疫苗。在大规模航空旅行的时代,这种转移的病毒可能在这个时候已经在世界各地传播。
BOX 25.4疟疾疫苗
每年约有100万人死于疟疾。它是由原生动物疟原虫引起的,疟原虫通过蚊子叮咬注入人体血液中。疟原虫最初在肝脏中繁殖,然后改变其形态,并在红细胞中经历几个繁殖周期。直到红细胞被感染,症状才会出现。在这一点上,蚊子叮咬可能会感染蚊子,原生动物在再次感染另一个人之前,会改变自己的形态并再次繁殖。
遗传了导致镰状细胞特征的血红蛋白基因多态性的个体对疟疾有一定程度的免疫(见BOX 3.1)。除此之外,大多数个体对疟原虫几乎没有防御能力。这在很大程度上是因为疟原虫在生命周期的每个不同阶段都存在相当大的抗原性差异。与大多数其他病原体不同,自然感染不会导致灭菌免疫。这意味着从疟疾中康复的人可能会经历进一步的急性感染,尽管程度稍轻。随着时间的推移,如果个人不再暴露于疟疾,他们将失去所有曾经的免疫力,并在再次暴露时面临严重感染的风险。
事实证明,开发疟疾疫苗非常具有挑战性。环子孢子蛋白(CSP)已被确定为一种有用的疫苗抗原。CSP被疟原虫用来对接在肝细胞上,而抗CSP的抗体可以破坏生命周期的这一部分。CSP的优点是不会因不同的疟原虫菌株而有所不同。CSP蛋白与乙型肝炎表面抗原(HBsAg)结合表达,CSP-HBsAg融合蛋白形成病毒样颗粒(VLP)以增强免疫应答,还添加了佐剂单磷脂(MPL)(Fig 25.7)。但即使有了这些改进,目前的疟疾疫苗在预防接种疫苗的儿童急性疟疾方面也只有50%左右的效力。
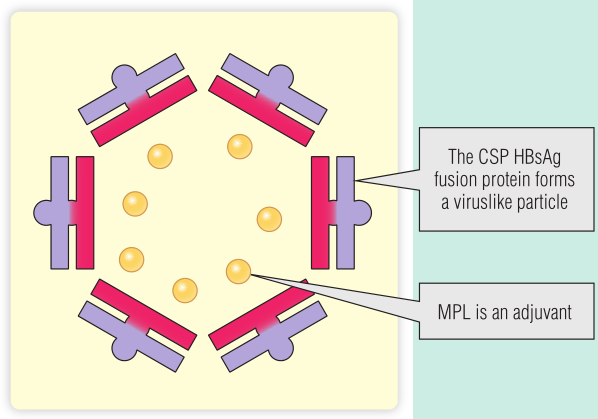
Fig 25.7 疟疾疫苗
— THE END —
▉ 往期文章目录
基础免疫学系列
肿瘤免疫学系列
肿瘤免疫学-第3章:CD8+ T细胞在免疫治疗、放疗和化疗中的作用(下)
肿瘤免疫学-第3章:CD8+ T细胞在免疫治疗、放疗和化疗中的作用(上)
生信入门学习笔记系列
基础实验技术系列
Annexin V/PI染色检测细胞凋亡-OncoLab实验室
仪器操作系列
蔡司LSM800激光共聚焦显微镜操作视频-中西医结合基础研究中心
IN Cell Analyzer2200高内涵细胞成像分析系统操作教程-中西医结合基础研究中心
文献分享系列
年度巨献:神刊CA发布最新癌症数据:全球1000万人死于癌症,中国占比超3成
HLA-I分子加工和递呈抗原功能受损是免疫检查点抑制剂耐药的重要原因
作图投稿选刊系列
GraphPad+AI制作可发表级别的柱状图-OncoLab实验室
PubMed中如何按影响因子筛选检索结果并显示影响因子及分区?
如何使用EndNote软件插入参考文献(附6813种杂志参考文献格式文件)
中医中药系列

关注本号~

加入读者交流群~
本篇文章来源于微信公众号: OncoLab
 微信扫一扫打赏
微信扫一扫打赏
 支付宝扫一扫打赏
支付宝扫一扫打赏